Fasceíte necrotizante – Wikipédia, a enciclopédia livre
| Fasceíte necrotizante | |
|---|---|
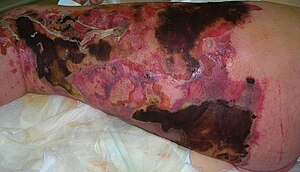
| Fasceíte necrotizante na perna, com vermelhidão e áreas extensas com tecidos mortos | |
| Sinónimos | Fasceíte necrosante, fasciíte necrotizante, fasciíte necrosante, infeção dos tecidos moles necrotizante[1] gangrena estreptocócica hemolítica, úlcera de Meleney, gangrena dérmica aguda, gangrena hospitalar, fasciíte supurativa, celulite necrosante sinergística[2] |
| Especialidade | Infectologia |
| Sintomas | Dor muito intensa, febre, pele de tom púrpura na área afetada[3] |
| Início habitual | Súbito, alastra-se com rapidez[3] |
| Causas | Diversos tipos de bactérias,[4] em alguns casos fungos[5] |
| Fatores de risco | Imunodeficiência como a que resulta de diabetes ou cancro, obesidade, alcoolismo, consumo de drogas injetáveis, doença vascular periférica[1][3] |
| Método de diagnóstico | Baseado nos sintomas, exames imagiológicos[4] |
| Condições semelhantes | Celulite, piomitose, gangrena gasosa[6] |
| Prevenção | Tratar ferimentos, lavagem das mãos[3] |
| Tratamento | Cirurgia para remoção dos tecidos infetados, antibióticos injetáveis[1][3] |
| Prognóstico | Mortalidade ~30%[1] |
| Frequência | 0,7 em cada 100 000/ano[4] |
| Classificação e recursos externos | |
| CID-10 | M72.6 |
| CID-9 | 728.86 |
| CID-11 | 522973276 |
| OMIM | 607395 |
| DiseasesDB | 31119 |
| MedlinePlus | 001443 |
| eMedicine | emerg/332 derm/743 |
| MeSH | D019115 |
Fasceíte necrotizante é uma infeção que causa a morte dos tecidos moles do corpo.[3] É uma doença grave de aparecimento súbito que se espalha rapidamente.[3] Os sintomas mais comuns são pele de tom vermelho ou púrpura na área afetada, dor muito intensa, febre e vómitos.[3] A maior parte dos casos afeta as pernas (50%), os braços (29%) e o períneo.[1][2] A fasceíte necrotizante é um tipo de gangrena.[7]
Geralmente a doença não é contagiosa.[3] A maior parte dos casos são causados por Streptococcus beta-hemolíticos.[2] Entre outras possíveis causas estão as bactérias Staphylococcus aureus, Vibrio vulnificus, Clostridium perfringens, Bacteroides fragilis e Aeromonas hydrophila.[3] Geralmente a infeção é adquirida por perfurações na superfície da pele, como num corte ou queimadura.[3] Em 55% a 88% dos casos estão envolvidos mais de um tipo de bactérias.[4] Em cerca de um terço dos casos está envolvida a Staphylococcus aureus resistente à meticilina (SARM).[4] A confirmação do diagnóstico pode ser auxiliada por exames imagiológicos.[4] As bactérias penetram nas camadas profundas da pele, espalhando-se rapidamente pelas fáscias superficiais e tecido subcutâneo.[2] Entre os fatores de risco estão a deficiência imunitária causada por condições como diabetes ou cancro, a obesidade, o alcoolismo, o consumo de drogas injetáveis e a doença vascular periférica.[1][3] Entre as doenças que causam sintomas semelhantes estão a celulite, piomitose e gangrena gasosa[6]
Entre as medidas de prevenção estão a limpeza das feridas com bactericida, a utilização de pensos limpos e a lavagem frequente das mãos.[3] O tratamento geralmente consiste em cirurgia para remoção dos tecidos infetados e na administração de antibióticos por via intravenosa.[1][3] Em muitos casos é usada uma associação de antibióticos, como a penicilina G, clindamicina, vancomicina e gentamicina.[1] As toxinas bacterianas dificultam o acesso dos antibióticos nas partes afetadas podendo exigir amputações.[2] Eventuais atrasos na cirurgia estão associados a um muito maior risco de morte.[4] Mesmo com tratamento de elevada qualidade, o risco de morte é de 25% a 35%.[1]
A fasceíte necrotizante afeta de 0,4 a 1,0 pessoa em cada 100 000 por ano.[4] A doença afeta ambos os sexos em igual proporção.[1] É rara em crianças, sendo mais comum entre idosos com doenças crónicas.[2][4] A doença tem sido descrita desde pelo menos a época de Hipócrates no século V.[1] A primeira utilização do termo "fasceíte necrotizante" para descrever a doença data de 1952.[4][8]
Referências
- ↑ a b c d e f g h i j k Hakkarainen, Timo W.; Kopari, Nicole M.; Pham, Tam N.; Evans, Heather L. (2014). «Necrotizing soft tissue infections: Review and current concepts in treatment, systems of care, and outcomes». Current Problems in Surgery. 51 (8): 344–62. PMC 4199388
 . PMID 25069713. doi:10.1067/j.cpsurg.2014.06.001
. PMID 25069713. doi:10.1067/j.cpsurg.2014.06.001 - ↑ a b c d e f Costa, Izelda Maria Carvalho; Cabral, Andrea Leão Santos Veiga; Pontes, Simone Saraiva de; Amorim, Janaina Figueiredo de (2004). «Fasciíte necrosante: revisão com enfoque nos aspectos dermatológicos». An. Bras. Dermatol. 79 (2): 211-224. ISSN 1806-4841. doi:10.1590/S0365-05962004000200010
- ↑ a b c d e f g h i j k l m n «Necrotizing Fasciitis: A Rare Disease, Especially for the Healthy». CDC. 15 de junho de 2016. Consultado em 13 de agosto de 2016. Cópia arquivada em 9 de agosto de 2016
- ↑ a b c d e f g h i j Paz Maya, S; Dualde Beltrán, D; Lemercier, P; Leiva-Salinas, C (maio de 2014). «Necrotizing fasciitis: an urgent diagnosis». Skeletal Radiology. 43 (5): 577–89. PMID 24469151. doi:10.1007/s00256-013-1813-2
- ↑ Ralston, Stuart H.; Penman, Ian D.; Strachan, Mark W. J.; Hobson, Richard (2018). Davidson's Principles and Practice of Medicine E-Book (em inglês). [S.l.]: Elsevier Health Sciences. p. 227. ISBN 9780702070266
- ↑ a b Ferri, Fred F. (2013). Ferri's Clinical Advisor 2014 E-Book: 5 Books in 1 (em inglês). [S.l.]: Elsevier Health Sciences. p. 767. ISBN 0323084311
- ↑ «Gangrene Causes». NHS. 13 de outubro de 2015. Consultado em 12 de dezembro de 2017
- ↑ Wilson, B (1952). «Necrotizing fasciitis». The American Surgeon. 18 (4): 416–31. PMID 14915014
Ligações externas
[editar | editar código-fonte]- Fasceíte necrotizante no Manual Merck


 French
French Deutsch
Deutsch