Descolamento de retina – Wikipédia, a enciclopédia livre
| Descolamento de retina | |
|---|---|
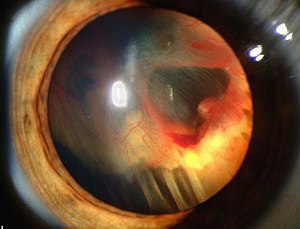
| Imagem de lâmpada de fenda demonstrando o descolamento da retina em indivíduo com Síndrome de Von Hippel-Lindau. | |
| Especialidade | oftalmologia |
| Classificação e recursos externos | |
| CID-10 | H33 |
| CID-9 | 361 |
| CID-11 | 357208479 |
| OMIM | 312530, 180050 |
| DiseasesDB | 11417 |
| MedlinePlus | 001027 |
| eMedicine | oph/504 |
| MeSH | D012163 |
Descolamento de retina é uma enfermidade oftálmica onde ocorre a separação da retina da parede do fundo do olho.[1] O descolamento inicial pode ser localizado, mas sem tratamento rápido toda a retina pode se descolar, levando à perda de visão e cegueira, por isso, exige tratamento imediato (emergência cirúrgica) com oftamologista.[2]
Os indivíduos acometidos apresentam como sintomas um aumento no número dos grumos denominados "moscas volantes", flashes de luz e sombras em parte do campo de visão (devido a deterioração da visão periférica).[3][1] Essa condição pode ocorrer bilateralmente em cerca de 7% dos casos.[4] Sem tratamento, normalmente o quadro evolui para a perda permanente da visão.[5]
A causa mais comum do descolamento é a ruptura da retina, que permite que o humor vítreo extravase e a pressione para a frente. A ruptura pode ocorrer a partir do descolamento do vítreo posterior, traumatismo, glaucoma, em pacientes com cirurgia prévia de catarata, miopia, complicações do diabetes mellitus ou inflamações graves.[1][6] Mais raramente, o descolamento de retina pode ser provocado por tumores de coloide.[7] O diagnóstico é feito por exames de fundo de olho ou de ultrassonografia.[1][5]
Em pacientes com ruptura da retina, utiliza-se a crioterapia ou a fotocoagulação a laser para evitar seu descolamento. Quando o descolamento já ocorreu, o tratamento deve ser feito imediatamente. A terapia de escolha pode incluir introflexão escleral, onde uma esponja de silicone é suturada na esclera, retinopexia pneumática, onde é injetado gás para dentro do olho, ou vitrectomia, onde o vítreo é parcialmente removido e substituído por gás ou óleo.[1][8][9][10]
Descolamentos de retina afetam anualmente entre 0,6 e 1,8 em cada 10.000 pessoas, sendo mais comum em homens entre os 60 e os 70 anos de idade.[1][4] Estima-se que aproximadamente 0,3% da população será afetada por essa patologia em algum momento da vida.[11] Os resultados a longo prazo dependerão do tempo do descolamento e se este atingiu a mácula.[1] Se tratado antes desse evento, o prognóstico é geralmente bom.[5][11]

A retina é uma fina camada de tecido sensível à luz na parede posterior do olho. O sistema óptico do olho focaliza a luz na retina da mesma forma que a luz é focada no filme de uma câmera. A retina traduz essa imagem focalizada em impulsos neurais e os envia ao cérebro por meio do nervo óptico. Ocasionalmente, descolamento do vítreo posterior, lesão ou trauma no olho ou na cabeça podem causar um pequeno rasgo na retina, assim, o fluido vítreo se infiltra sob a retina e a "descasca" como uma bolha no papel de parede. Ultrassom, ressonância magnética e tomografia computadorizada são comumente usados para diagnosticar o descolamento de retina. [12]
Sintomas[editar | editar código-fonte]
Acompanhada de vários sintomas como flashes de luzes, manchas escuras se movendo, conhecidas como moscas volantes (pequenas manchas na visão que se deslocam conforme o olhar), visão turva repentina e perda parcial de visão. Sua percepção não determina o descolamento de retina, mas sim pelo aumento desenfreado seguido do surgimento de pequenas manchas, em tom roxo, nas regiões periféricas da visão. Como a retina é responsável pela visão, pessoas com descolamento de retina têm perda de visão. Isso pode ser doloroso ou indolor. [13]
Um descolamento da retina é comumente, mas nem sempre, precedido por um descolamento do vítreo posterior que dá origem a estes sintomas: flashes de luz (fotopsia) – muito breves na parte periférica extrema (fora do centro) da visão; um súbito aumento no número de moscas volantes. [14]
Às vezes, um descolamento pode ser devido a buracos retinianos atróficos, caso em que pode não ser precedido por fotopsia ou moscas volantes. Embora a maioria dos descolamentos do vítreo posterior não progrida para descolamentos da retina, aqueles que o fazem produzem os seguintes sintomas: uma sombra densa que começa na visão periférica e progride lentamente em direção à visão central; a impressão de que um véu ou cortina foi puxado sobre o campo de visão; linhas retas (escala, borda da parede, estrada, etc.) que de repente aparecem curvas (teste de grade de Amsler positivo); perda visual central. [14]
Tipos[editar | editar código-fonte]
Existem 4 tipos principais de descolamento de retina [15]:
- Descolamento retiniano regmatogênico - Um descolamento retiniano regmatogênico ocorre devido a um buraco ou rasgo (ambos referidos como rupturas retinianas) na retina que permite que o fluido passe do espaço vítreo para o espaço sub-retiniano entre a retina sensorial e o pigmento retiniano epitélio. Esta é a forma mais comum de descolamento de retina, afetando aproximadamente 1 em 10.000 indivíduos por ano. [15]
- Descolamento retiniano exsudativo, seroso ou secundário – Um descolamento retiniano exsudativo ocorre devido a inflamação, lesão ou anormalidades vasculares que resulta no acúmulo de líquido sob a retina sem a presença de um orifício, rasgo ou ruptura. [15]
- Descolamento tracional da retina – Um descolamento tracional da retina ocorre quando o tecido fibrovascular, causado por uma lesão, inflamação ou neovascularização, puxa a retina sensorial do epitélio pigmentar da retina. [15]
- Tração-regmatogênica combinada: Um pequeno número de descolamentos de retina resulta de trauma, incluindo golpes contundentes na órbita, trauma penetrante e concussões na cabeça. Um estudo indiano retrospectivo de mais de 500 casos de descolamentos regmatogênicos constatou que 11% foram decorrentes de trauma e que o início gradual era a norma, com mais de 50% apresentando-se mais de um mês após a lesão inicial. [15]
Prevalência de descolamento regmatogênico da retina[editar | editar código-fonte]
O risco de descolamento da retina em olhos normais é de cerca de 5 em 100.000 por ano. O descolamento é mais frequente na população de meia-idade ou idosa, com taxas de cerca de 20 em 100.000 por ano. O risco vitalício em olhos normais é de cerca de 1 em 300. [16]
O descolamento da retina é mais comum em pessoas com miopia grave (acima de 5–6), pois seus olhos são mais longos, sua retina é mais fina e eles apresentam degeneração em treliça com mais frequência. O risco ao longo da vida aumenta para 1 em 20. A miopia está associada a 67% dos casos de descolamento de retina. Pacientes com descolamento relacionado à miopia tendem a ser mais jovens do que pacientes com descolamento não míope. [16]
O descolamento da retina pode ocorrer com mais frequência após a cirurgia de catarata. O risco estimado de descolamento da retina após a cirurgia de catarata é de 5 a 16 por 1.000 operações de catarata. O risco pode ser muito maior em pessoas altamente míopes, com uma frequência de 7% relatada em um estudo. A idade jovem na remoção da catarata aumentou ainda mais o risco neste estudo. O risco a longo prazo de descolamento da retina após cirurgia de catarata extracapsular e de facoemulsificação em 2, 5 e 10 anos foi estimado em um estudo em 0,36%, 0,77% e 1,29%, respectivamente. [16]
Descolamentos retinianos tracionais também podem ocorrer em pacientes com retinopatia diabética proliferativa ou naqueles com retinopatia proliferativa da doença falciforme. Na retinopatia proliferativa, vasos sanguíneos anormais (neovascularização) crescem dentro da retina e se estendem até o vítreo. Na doença avançada, os vasos podem afastar a retina da parede posterior do olho, causando um descolamento de retina por tração. Embora o descolamento de retina geralmente ocorra em um olho, há 15% de chance de desenvolvê-lo no outro olho, e esse risco aumenta para 25 a 30% em pacientes que tiveram catarata extraída de ambos os olhos. [16]
Fatores de risco[editar | editar código-fonte]
É mais comum em maiores de 50 anos, obesos e hipertensos.[17] Outros fatores de risco para descolamento de retina incluem[18][19]:
- Câncer de olho,
- Complicações da cirurgia de catarata,
- Doença de Von Hippel-Lindau
- Eclampsia,
- Emergência hipertensiva,
- Miopia grave,
- Retinopatia diabética,
- Tabagismo,
- Trauma ocular,
- Tumor benigno ocular,
- Uveíte,
- Síndrome de Marfan.
Tratamento do descolamento regmatogênico da retina[editar | editar código-fonte]
Um oftalmologista deve ser consultado o mais rápido possível. O tratamento pode incluir a utilização de laser, rioterapia e várias técnicas cirúrgicas específicas, tais como retinopexia com introflexão escleral, retinopexia pneumática e vitrectomia.[20]
O procedimento cirúrgico, normalmente, envolve: [21] Encontrar todas as rupturas da retina; Selar todas as rupturas da retina; Aliviar a tração vitreorretiniana presente (e futura). Existem vários métodos de tratamento de um descolamento de retina que depende de encontrar e fechar as rupturas que se formaram na retina. [21]
Criopexia e fotocoagulação a laser:
A crioterapia (congelamento) ou a fotocoagulação a laser são ocasionalmente usadas isoladamente para isolar uma pequena área de descolamento da retina, de modo que o descolamento não se espalhe. [21]
Cirurgia de fivela escleral:
A cirurgia de fivela escleral é um tratamento no qual o oftalmologista coloca uma ou mais bandas de silicone (faixas, pneus) na esclera (a camada externa branca do globo ocular). As bandas empurram a parede do olho para dentro contra o orifício da retina, fechando a ruptura ou reduzindo o fluxo de fluido através dele e reduzindo o efeito da tração vítrea, permitindo assim que a retina se fixe novamente. [21]
Crioterapia (congelamento):
É aplicado em torno de rupturas da retina antes de colocar a fivela. Freqüentemente, o fluido sub-retiniano é drenado como parte do procedimento. A fivela permanece no local indefinidamente, a menos que surja uma complicação relacionada à fivela, como exposição ou infecção. O efeito colateral mais comum de uma operação escleral é o desvio míope. Ou seja, o olho operado ficará mais míope após a operação devido à fivela fazer com que o comprimento axial aumente. A procedimento circunferencial é indicada quando há múltiplas quebras. As fivelas envolventes são indicadas para rupturas envolvendo mais de 2 quadrantes da área retiniana, degeneração da treliça localizada em mais de 2 quadrantes, rupturas indetectáveis e onde há retinopatia vítrea proliferativa. [21]
Retinopexia pneumática
Esta operação é geralmente realizada no consultório do médico sob anestesia local. É outro método de reparar um descolamento de retina no qual uma bolha de gás ((hexafluoreto de enxofre ou octalfluoropropano) é injetado no olho, após a qual o tratamento a laser ou congelamento é aplicado ao orifício da retina. A cabeça do paciente é então posicionada de modo que a bolha repouse contra o orifício da retina. Os pacientes podem ter que manter a cabeça inclinada por vários dias para manter a bolha de gás em contato com o orifício da retina. A tensão superficial da interface gás/água sela o buraco na retina e permite que o epitélio pigmentar da retina seque o espaço sub-retiniano e sugue a retina de volta ao lugar. Esta exigência de posicionamento estrito torna impraticável o tratamento dos orifícios e descolamentos da retina que ocorrem na parte inferior do globo ocular. Este procedimento é sempre combinado com criopexia ou fotocoagulação a laser. A taxa de recolocação de uma operação pode ser ligeiramente menor com retinopexia pneumática, mas, apesar disso, a acuidade visual final pode ser melhor. [22]
Vitrectomia
A vitrectomia é um tratamento cada vez mais utilizado para o descolamento de retina. Envolve a remoção do gel vítreo e geralmente é combinado com o preenchimento do olho com uma bolha de gás (também os gases SF6 ou C3F8 ) ou óleo de silicone. As vantagens de usar gás nesta operação é que não há mudança míope após a operação e o gás é absorvido em algumas semanas. O óleo de silicone quase sempre é removido após um período de 2 a 8 meses, dependendo da preferência do cirurgião. O óleo de silicone é mais comumente usado em casos associados à vitreo-retinopatia proliferativa (PRV). O óleo de silicone pode ser leve ou pesado, dependendo da posição das fraturas que requerem tamponamento. Uma desvantagem é que uma vitrectomia sempre leva a uma progressão mais rápida de uma catarata no olho operado. Em muitos lugares, a vitrectomia é a operação mais comumente realizada para o tratamento do descolamento de retina. [23]
Resultado da cirurgia[editar | editar código-fonte]
85 por cento dos casos serão tratados com sucesso com uma operação, com os 15 por cento restantes exigindo 2 ou mais operações. Após o tratamento, os pacientes recuperam gradualmente a visão em algumas semanas, embora a acuidade visual possa não ser tão boa quanto antes do descolamento, principalmente se a mácula estiver envolvida na área do descolamento. No entanto, se não for tratada, a cegueira total ocorrerá em questão de semanas. [24]
Prevenção[editar | editar código-fonte]
Às vezes, o descolamento da retina pode ser evitado. O meio mais eficaz é educar as pessoas a procurar atendimento médico oftalmológico se apresentarem sintomas sugestivos de descolamento do vítreo posterior. O exame precoce permite a detecção de lesões retinianas que podem ser tratadas com laser ou crioterapia. Existem alguns fatores de risco conhecidos para descolamento de retina. Existem também muitas atividades que, em um momento ou outro, foram proibidas para pessoas em risco de descolamento de retina, com vários graus de evidência que apóiam as restrições. A cirurgia de catarata é uma das principais causas e pode resultar em descolamento mesmo muito tempo após a operação. O risco aumenta se houver complicações durante a cirurgia de catarata, mas permanece mesmo em cirurgias aparentemente sem complicações. As taxas crescentes de cirurgia de catarata e a diminuição da idade na cirurgia de catarata inevitavelmente levam a um aumento da incidência de descolamento de retina. [25]
O trauma é uma causa menos frequente. Atividades que podem causar trauma direto ao olho (boxe, kickboxing, caratê, etc.) podem causar um tipo específico de ruptura da retina chamada diálise da retina. Este tipo de rasgo pode ser detectado e tratado antes que se transforme em um descolamento de retina. Por esse motivo, os órgãos reguladores de alguns desses esportes exigem exames oftalmológicos regulares. Indivíduos propensos ao descolamento da retina devido a um alto nível de miopia são encorajados a evitar atividades onde haja risco de choque na cabeça ou nos olhos, embora sem trauma direto ao olho a base de evidências para isso pode não ser convincente. Alguns médicos recomendam evitar atividades que repentinamente aceleram ou desaceleram o olho, incluindo bungee jumping e paraquedismo, mas com poucas evidências de apoio. O descolamento da retina não ocorre como resultado de esforço ocular, flexão ou levantamento de peso. [25]
Referências
- ↑ a b c d e f g Fraser, Steel 2009.
- ↑ «Retinal detachment: MedlinePlus Medical Encyclopedia». medlineplus.gov (em inglês). Consultado em 18 de junho de 2023
- ↑ «Facts About Retinal Detachment». National Eye Institute. U.S. Department of Health and Human Services - National Institutes of Health. 2009. Consultado em 19 de Agosto de 2016
- ↑ a b Mitry et al 2010, p. 678-684.
- ↑ a b c Gelston 2013, p. 515-519.
- ↑ Viebahn et al 2016, p. 629-632.
- ↑ Adegbehingbe 2008, p. 50-53.
- ↑ Takasaka et al 2012, p. 377-379.
- ↑ Rosa et al 2006, p. 101-105.
- ↑ Escarião et al 2013, p. 253-256.
- ↑ a b Gariano, Chang-Hee 2004, p. 1691-1699.
- ↑ «Full Service Eye Care Services». www.tallmaneye.com. Consultado em 18 de junho de 2023
- ↑ https://www.facebook.com/nhswebsite (11 de janeiro de 2018). «Detached retina (retinal detachment)». nhs.uk (em inglês). Consultado em 18 de junho de 2023
- ↑ a b «Learn about retinal detachment, its causes and surgery». Neoretina. Consultado em 18 de junho de 2023
- ↑ a b c d e Feltgen, Nicolas; Walter, Peter (2014). "Rhegmatogenous Retinal Detachment—an Ophthalmologic Emergency". Deutsches Ärtzeblatt International. 111 (1–2): 12–22. doi:10.3238/arztebl.2014.0012. PMC 3948016. PMID 24565273. Shukla Manoj, Ahuja OP, Jamal Nasir (1986). "Estudo epidemiológico do descolamento retiniano regmatogênico fácico não traumático". Indiano J Oftalmol . 34 : 29–32.
- ↑ a b c d Ivanisević M, Bojić L, Eterović D (2000). "Estudo epidemiológico do descolamento retiniano regmatogênico fácico não traumático". Oftálmica Res . 32 (5): 237–9. doi : 10.1159/000055619 . PMID 10971186 . S2CID 43277835. Li X (2003). "Incidência e características epidemiológicas do descolamento regmatogênico da retina em Pequim, China". Oftalmologia . 110 (12): 2413–7. doi : 10.1016/S0161-6420(03)00867-4 . PMID 14644727 . "eMedicine – Retinal Detachment: Article by Gregory Luke Larkin, MD, MSPH, MSEng, FACEP". Archived from the original on 2008-01-14. Retrieved 2007-06-04. Ramos M, Kruger EF, Lashkari K (2002). "Biostatistical analysis of pseudophakic and aphakic retinal detachments". Seminars in Ophthalmology. 17 (3–4): 206–13. doi:10.1076/soph.17.3.206.14784. PMID 12759852. S2CID 10060144. Hyams SW, Bialik M, Neumann E (1975). "Myopia-aphakia. I. Prevalence of retinal detachment". The British Journal of Ophthalmology. 59 (9): 480–2. doi:10.1136/bjo.59.9.480. PMC 1042658. PMID 1203233. Rowe, Jonathan A.; Erie, Jay C.; Baratz, Keith H. (1999). "Retinal detachment in Olmsted County, Minnesota, 1976 through 1995". Ophthalmology. 106 (1): 154–159. doi:10.1016/S0161-6420(99)90018-0. PMID 9917797.
- ↑ Farioli A, Hemmingsson T, Kriebel D (July 2016). "Vascular risk factors and rhegmatogenous retinal detachment: a follow-up of a national cohort of Swedish men". Br J Ophthalmol. 100 (7): 907–913. doi:10.1136/bjophthalmol-2015-307560. PMID 26472402.
- ↑ Mayo Clinic: Retinal detachment - Risk factors
- ↑ Yanoff & Duker 2008, p. 724
- ↑ holhospaulista.com.br. «Cirurgia de Descolamento de Retina». Consultado em 31 de janeiro de 2018. Arquivado do original em 16 de janeiro de 2018
- ↑ a b c d e «Retinal Detachment Garden Grove». Orange County Ophthalmology (em inglês). Consultado em 18 de junho de 2023
- ↑ «Pneumatic Retinopexy». www.hopkinsmedicine.org (em inglês). 26 de dezembro de 2019. Consultado em 18 de junho de 2023
- ↑ «Vitrectomy». www.hopkinsmedicine.org (em inglês). 26 de dezembro de 2019. Consultado em 18 de junho de 2023
- ↑ «Cryopexy & Laser Photocoagulation». Al Zahra Hospital Dubai (em inglês). Consultado em 18 de junho de 2023
- ↑ a b Ahmed, Faryal; Tripathy, Koushik (2023). «Posterior Vitreous Detachment». Treasure Island (FL): StatPearls Publishing. PMID 33085420. Consultado em 18 de junho de 2023
Bibliografia[editar | editar código-fonte]
- Adegbehingbe, B.O. (março de 2008). «Blindness from bilateral bullous retinal detachment: tragedy of a Nigerian family». African Health Sciences. 8 (1): 50-53. ISSN 1680-6905. Consultado em 21 de agosto de 2016
- Escarião, P.; Luchsinger, P.; Araújo, E.H. (2013). «Fotocoagulação a laser em pacientes portadores de descolamento de retina regmatogênico periférico» (PDF). Arquivos Brasileiros de Oftalmologia. 72 (4): 253-256. ISSN 1678-2925. Consultado em 21 de agosto de 2016
- Fraser, S.; Steel, D. (2009). «Retinal detachment» (PDF). BMJ Clinical Evidence (2009:0710). ISSN 1752-8526. Consultado em 19 de agosto de 2016
- Gariano, F.R.; Chang-Hee, K. (abril de 2004). «Evaluation and management of suspected retinal detachment». American Family Physician. 69 (7): 1691-1699. ISSN 1532-0650. Consultado em 21 de agosto de 2016
- Gelston, C.D. (outubro de 2013). «Common eye emergencies» (PDF). American Family Physician. 88 (8): 515-519. ISSN 1532-0650. Consultado em 19 de agosto de 2016
- Mitry, D.; Charteris, D.G.; Fleck, B.W.; Campbell, H.; Singh, J. (junho de 2010). «The epidemiology of rhegmatogenous retinal detachment: geographical variation and clinical associations». British Journal of Ophthalmology. 94 (6): 678-684. ISSN 1468-2079. Consultado em 19 de agosto de 2016
- Rosa, A.A.M.; Primiano Jr, H.P.; Nakashima, Y. (2006). «Retinopexia pneumática e fotocooagulação a laser para tratamento de descolamento secundário à fosseta de disco óptico: relato de caso» (PDF). Arquivos Brasileiros de Oftalmologia. 69 (1): 101-105. ISSN 1678-2925. Consultado em 21 de agosto de 2016
- Takasaka, I.; Chaves, F.R.P.; Panetta, H.; Torigoe, A.M.S.; Silva, V.B.; Lira, R.P.C. (2012). «Scleral buckle is good option for treatment of uncomplicated retinal detachment» (PDF). Revista Brasileira de Oftalmologia. 71 (6): 377-379. ISSN 1982-8551. Consultado em 21 de agosto de 2016
- Viebahn, M.; Barricks, M.E.; Osterloh, M.D. (outubro de 1991). «Synergism between diabetic and radiation retinopathy: case report and review» (PDF). British Journal of Ophthalmology. 75 (10): 629-632. ISSN 1468-2079. Consultado em 21 de agosto de 2016


 French
French Deutsch
Deutsch