Синдром полной нечувствительности к андрогенам — Википедия
| Синдром полной нечувствительности к андрогенам | |
|---|---|
| МКБ-10 | E34.1 |
| МКБ-9 | 259.51 |
| OMIM | 312300 и 300068 |
| DiseasesDB | 29662 и 12975 |
Синдром полной нечувствительности к андрогенам (СПНкА) — состояние, которое приводит к полной неспособности клеток реагировать на андрогены[1][2][3]. Поэтому нечувствительность к андрогенам является клинически значимой, только когда она встречается у генетических мужчин (то есть у людей с Y-хромосомой или, более конкретно, с геном SRY)[1]. Невосприимчивость клеток к наличию андрогенных гормонов предотвращает маскулинизацию мужских половых органов у развивающегося плода, а также развитие вторичных половых признаков у мужчин в период полового созревания, но позволяет без значительных нарушений развитие женских половых органов и половое развитие[3][4] у генетических мужчин с СПНкА.
Все зародыши человека, будь то генетические мужчины или женщины, начинают своё развитие выглядя одинаково, с наличием как мюллерых протоков, так и протоков Вольфа. На седьмой неделе беременности начинается дифференциация пола. Мужские зародыши в норме начинают маскулинизироваться: развивается система протоков Вольфа, а система мюллеровых протоков регрессирует (обратное происходит в норме с женщинами). Этот процесс запускается андрогенами, продуцируемыми гонадами, которые у генетических женщин ранее становились яичниками, а у генетических мужчин — яичками из-за присутствия Y-хромосомы. Затем клетки генетических мужчин без СПНкА маскулинизируются, среди прочего, путем увеличения полового бугорка до полового члена (который у женщин становится клитором) и мошонки, куда впоследствии опускаются яички (у женщин же развиваются половые губы).
Генетически мужчины с СПНкА, однако, развиваются фенотипически в женщин, несмотря на присутствие Y-хромосомы[1][5][6][7][8][9], но у них будет отсутствовать матка и полость влагалища будут неглубокой. Гонады же, превратившиеся в яички, а не в яичники в более раннем отдельном процессе, также вызванном наличием Y-хромосомы, останутся неопущенными в том месте, где были бы яичники. Это приводит не только к бесплодию такого человека, а также увеличивает риск рака яичка на более поздних этапах жизни.
СПНкА является одной из трех категорий синдрома нечувствительности к андрогенам (СНкА), поскольку СНкА дифференцируется в зависимости от степени маскулинизации половых органов: синдром полной нечувствительности к андрогенам (когда наружные гениталии имеют женский фенотип); синдром лёгкой нечувствительности к андрогенам (когда наружные гениталии имеют мужской фенотип) и синдром частичной нечувствительности к андрогенам (когда наружные гениталии частично, но не полностью, маскулинизированы)[1][2][5][6][7][10][11][12][13]. Синдром нечувствительности к андрогенам это наиболее частая причина гениталий неопределенного типа у людей с кариотипом 46.XY[14].
Симптомы[править | править код]

Люди с СПНкА (6 и 7 классы по шкале Куигли) рождаются фенотипически женщинами, без каких-либо признаков маскулинизации гениталий, несмотря на наличие кариотипа 46, XY[15]. Симптомы СПНкА появляются только в период полового созревания[2], который может быть слегка задержан[16], но в остальном он нормальный, за исключением отсутствующих менструаций и уменьшенных или отсутствующих вторичных концевых волосков[1]. Подмышечные волосы не развиваются в трети всех случаев[17]. Наружные половые органы в норме, хотя половые губы и клитор иногда недоразвиты[18][19]. Глубина влагалища варьируется в широких пределах, но обычно она меньше, чем у женщин без СПНкА[1]. В одном исследовании из восьми женщин с СПНкА средняя глубина влагалища составила 5,9 см[20] (против 11,1 ± 1,0 см для незатронутых синдромом женщин[21]). В некоторых редких случаях влагалище, как сообщалось, было апластичным (напоминающим «ямочку»), хотя точная частота этого неизвестна[22].
Гонады у людей с СПНкА представляют собой яички. На эмбриональной стадии развития яички образуются в андроген-независимом процессе, который происходит из-за влияния гена SRY на Y-хромосому[23][24]. Они могут быть расположены внутри тела, на внутреннем паховом кольце, или могут опуститься в качестве грыжи в большие половые губы, часто приводя к обнаружению этого состояния[1][25][26][27]. Было обнаружено, что яички у пораженных женщин атрофичны[28]. Тестостерон, вырабатываемый яичками, не может быть использован напрямую из-за андрогенного рецептора, носящего мутацию; вместо этого он превращается в эстроген, который феминизирует организм, что приводит к формированию женского фенотипа, что и наблюдается при СПНкА[1].
Сперматозоиды в яичках не созревают, так как для завершения сперматогенеза необходима чувствительность к андрогенам[29][30]. Риск развития злокачественных новообразований, который когда-то считался относительно высоким, сейчас считается примерно 2%[31]. Вольфовы структуры (эпидидимиды, семявыносящее отверстие и семенные пузырьки) обычно отсутствуют, но примерно в 30% случаев развиты, по крайней мере, частично, в зависимости от того, какая мутация вызывает СПНкА[32]. Простата, как и внешние мужские гениталии, не может мускулинизироваться в отсутствие функции андрогеновых рецепторов и, таким образом, остается в женской форме[15][33][34][35].
Мюллеровы структуры (фаллопиевы трубы, матка и верхняя часть влагалища) обычно регрессирует из-за действия антимюллерового гормона, секретируемого клетками Сертоли в яичках[16]. Таким образом, эти женщины рождаются без маточных труб, матки, шейки матки[16], а влагалище рудиментарно[1]. Эта регрессия не завершается полностью примерно в одной трети всех случаев, что приводит к наличию мюллеровых «остатков»[16]. Хотя это и редкость, было зарегистрировано несколько случаев женщин с СПНкА и полностью развитыми мюллеровыми структурами. В одном описанном случае было обнаружено, что у 22-летней пациентки с СПНкА нормальная шейка матки, матка и маточные трубы[36]. В несвязанном случае у другой 22-летней взрослой пациентки с СПНкА была обнаружена полностью развитая матка[35].
Другие различия, о которых сообщалось, включают немного более длинные конечности и более крупные руки и ноги из-за пропорционально более высокого роста, чем у незатронутых женщин[37][38][39], более крупные зубы[40][41], минимальные угри или отсутствие угрей[42], хорошо развитая грудь[43], и более высокая частота дисфункции мейбомиевых желез (то есть синдромы сухого глаза и чувствительность к свету)[44].
Сопутствующее заболевание[править | править код]
Все формы нечувствительности к андрогенам, включая СПНкА, связаны с бесплодием[4][5][7][45][46][47], хотя были зарегистрированы исключения для частичной и легкой форм нечувствительности.
СПНкА связан со снижением минеральной плотности костей[48][49][50][51][52][53]. Есть предположения, что снижение минеральной плотности костей, наблюдаемое у женщин с СПНкА, связано со сроками проведения гонадэктомии и недостаточным приемом эстрогена[52]. Тем не менее, недавние исследования показывают, что минеральная плотность костной ткани одинакова независимо от того, происходит ли гонадэктомия до или после полового созревания, и уменьшается, несмотря на прием эстрогена, что приводит некоторых к гипотезе о том, что дефицит напрямую связан с ролью андрогенов в минерализации костей[48][49][50][51].
СПНкА также ассоциируется с повышенным риском развития опухолей гонад в зрелом возрасте, если гонадэктомия не проводилась[31][54][55][56]. Риск злокачественных опухолей зародышевых клеток у женщин с СПНкА увеличивается с возрастом и оценивается в 3,6% в 25 лет и 33% в 50 лет[56]. Считается, что частота возникновения опухолей гонад в детском возрасте относительно низкая; Недавний обзор медицинской литературы[54] показал, что за последние 100 лет в ассоциации с СПНкА сообщалось только о трех случаях злокачественных опухолей зародышевых клеток у препубертатных девочек. Некоторые оценивают частоту возникновения злокачественных опухолей зародышевых клеток до 0,8% до наступления половой зрелости[1].
Гипоплазия влагалища, относительно частое обнаружение при СПНкА и некоторых формах СЧНкА[18][22], связана с сексуальными трудностями, включая трудности с проникновением и диспареунию[18][22].
По крайней мере, одно исследование показывает, что люди с интерсекс-состоянием могут быть более склонны к психологическим трудностям, по крайней мере, частично из-за родительских установок и поведения[56], и приходит к выводу, что профилактическое долгосрочное психологическое консультирование для родителей, а также для пострадавших людей следует начинать во время диагностики.
Считается, что продолжительность жизни не зависит от СНкА[1].
Диагностика[править | править код]

СПНкА может быть диагностирован только у женщин с типичным женским фенотипом[2]. Обычно состояние не подозревается, до подросткового возраста, когда не начинаются менструации или выявляется паховая грыжа во время предменархе[1][2]. У 1–2% препубертатных девочек, страдающих паховой грыжей, также будет СПНкА[1][16].
СПНкА, как и синдром Свайера может быть поставлен внутриутробно путем сравнения кариотипа, полученного при амниоцентезе, с наружными гениталиями плода во время пренатального УЗИ[2][57]. Многие дети с СПНкА не испытывают нормального, спонтанного неонатального всплеска тестостерона, факт, который можно использовать для диагностики с помощью базовых измерений лютеинизирующего гормона и тестостерона[1].
Основными дифференциальными диагнозами для СПНкА являются синдром Свайера и синдром Майера — Рокитанского — Кустера — Хаузера (МРКХ)[1][22]. И СПНкА и синдром Свайера связаны с кариотипом 46,XY, тогда как при МРКХ кариотип — 46,XX; Таким образом, МРКХ можно исключить, проверив наличие Y-хромосомы[1]. Синдром Свайера отличается плохим развитием груди и более низким ростом[1]. Диагноз СПНкА подтверждается, когда секвенирование гена андрогенного рецептора (АР) обнаруживает мутацию, хотя до 5% людей с СПНкА не имеют мутации AR[2].
Вплоть до 1990-х годов диагноз СПНкА часто скрывался от человека и/или семьи[15]. В настоящее время принято раскрывать генотип на момент постановки диагноза, особенно когда пораженная девушка по крайней мере подросткового возраста[15]. Если пострадавшим является ребенок или младенец, то, как правило, родители, часто совместно с психологом, должны решить, когда следует раскрыть диагноз[15].
Лечение[править | править код]
Лечение СНкА в настоящее время ограничивается симптоматическим лечением. Методы для исправления неправильного белка рецептора андрогена, который является результатом мутации гена АР, в настоящее время недоступны. Области лечения включают выбор пола, генитопластику, гонадэктомию в связи с риском опухоли, заместительную гормональную терапию и генетическое и психологическое консультирование. По-прежнему часто проводятся несогласованные с пациентом хирургические вмешательства, однако увеличивается количество свидетельств появления психологических травм от таких действий[58].
Выбор пола и сексуальность[править | править код]
Большинство людей с СПНкА воспитываются как женщины[1]. Они рождаются фенотипически женскими и обычно имеют гетеросексуальную женскую гендерную идентичность[38][59]. Однако, по крайней мере, в двух тематических исследованиях сообщалось о мужской гендерной идентичности у лиц с СПНкА[59][60].
Бужирование[править | править код]
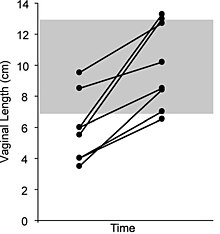
Большинство случаев вагинальной гипоплазии, связанной с СПНкА, можно исправить с помощью нехирургических методов[20][22]. Эластичная природа влагалищной ткани, о чем свидетельствует ее способность приспосабливаться к разнице в размерах между тампоном, пенисом и головой ребенка[61], делает возможным бужирование даже в тех случаях, когда глубина влагалища крайне мала[20][22]. Считается, что соблюдение режима лечения имеет решающее значение для достижения удовлетворительных результатов[18][20][22]. Бужирование также может быть достигнуто с помощью процедуры Веккиетти, которая растягивает ткани влагалища в функциональное влагалище, используя тяговое устройство, которое прикреплено к брюшной стенке, субперитонеальные швы и болванку, которая помещается в ямку влагалища[22]. Растяжение влагалища происходит за счет увеличения натяжения швов, которое выполняется ежедневно[22]. Неоперативный метод бужирования в настоящее время рекомендуется в качестве предпочтительного метода, поскольку он неинвазивен и обычно успешен[22]. Расширение влагалища не следует проводить до наступления половой зрелости[31].
Гонадэктомия[править | править код]
Хотя часто рекомендуется, чтобы женщины с СПНкА в конечном итоге проходили гонадэктомию для снижения риска развития рака[1], существуют разные мнения относительно необходимости и сроков проведения гонадэктомии[62]. Риск злокачественных опухолей зародышевых клеток у женщин с СПНкА увеличивается с возрастом и оценивается в 3,6% в 25 лет и 33% в 50 лет[63]. Однако за последние 100 лет было зарегистрировано только три случая злокачественных опухолей зародышевых клеток у препубертатных девочек с СПНкА[52]. Самой младшей из этих девушек было 14 лет[64]. Если гонадэктомия проводится на ранней стадии, то половое созревание должно быть искусственно индуцировано с использованием постепенно увеличивающихся доз эстрогена[1]. Если гонадэктомия выполнена поздно, то половое созревание наступит само по себе из-за ароматизации тестостерона в эстроген[1]. По крайней мере, одна организация, Австралийская педиатрическая эндокринная группа, классифицирует риск рака, связанный с СПНкА, как достаточно низкий, чтобы рекомендовать его против гонадэктомии, хотя и предупреждает, что риск рака все еще выше, чем у населения в целом, и что постоянный мониторинг рака является существенным[62]. Некоторые советуют выполнять гонадэктомию, когда присутствует паховая грыжа[1]. Заместительная терапия эстрогенами имеет решающее значение для минимизации дефицита минеральной плотности костей в более позднем возрасте[50][52].
Заместительная гормональная терапия[править | править код]
Некоторые предположили, что супрафизиологические уровни эстрогена могут снижать пониженную минеральную плотность кости, связанную с СПНкА[50]. Опубликованные данные позволяют предположить, что у женщин, которые не соблюдали заместительную терапию эстрогенами или у которых была потеря эстрогена, произошла более значительная потеря минеральной плотности кости[48][50]. Заместительная терапия прогестином редко производится из-за отсутствия матки[1]. Сообщалось, что замена андрогенов повышает чувство благополучия у женщин с гонадэктомией с СПНкА, хотя механизм, с помощью которого достигается это преимущество, не совсем понятен[1].
Психологическая помощь[править | править код]
Уже не принято скрывать диагноз СПНкА от больного человека или его семьи[15]. Родители детей с СПНкА нуждаются в значительной поддержке в планировании и реализации раскрытия информации о своем ребенке после установления диагноза[1]. Для родителей с маленькими детьми раскрытие информации — это непрерывный совместный процесс, требующий индивидуального подхода, который развивается в соответствии с когнитивным и психологическим развитием ребенка[1]. Во всех случаях рекомендуется помощь психолога, имеющего опыт в этой области[1][15].
Неовагинальная реконструкция[править | править код]
Было разработано множество методов для создания неовагины, поскольку ни одна из них не является идеальной[22]. Хирургическое вмешательство следует рассматривать только после того, как нехирургические методы не дали удовлетворительного результата[22]. Неовагинопластика может быть выполнена с использованием кожных трансплантатов, сегмента кишечника, подвздошной кишки, брюшины[65][66], слизистой оболочки щеки, амниона или твердой мозговой оболочки[22][67][68]. Успех таких методов должен определяться сексуальной функцией, а не только длиной влагалища, как это было в прошлом[68]. Сегменты подвздошной или слепой кишки могут быть проблематичными из-за более короткой брыжейки, которая может вызвать напряжение в неовагинах, что приводит к стенозу[68]. Сигмовидная неовагина считается самосмазывающейся, без избыточного выделения слизи, связанного с сегментами тонкой кишки[68]. Вагинопластика может привести к образованию рубцов во влагалищном отверстие, что требует дополнительной операции для исправления. Бужирование влагалища необходимо в послеоперационном периоде для предотвращения образования рубцов[20][22]. Другие осложнения включают травмы мочевого пузыря и кишечника[22]. Ежегодные экзамены необходимы, так как неовагинопластика несет в себе риск карциномы[22], хотя рак неовагины встречается редко[67][68]. До полового созревания не следует проводить ни неовагинопластику, ни бужирование[22][31].
Прогноз[править | править код]
Проблемы, с которыми сталкиваются люди с СПНкА включают в себя: психологические проблемы из-за обнаружения синдрома, трудности с сексуальной жизнью, бесплодие. Долгосрочные исследования показывают, что при надлежащем медицинском и психологическом лечении женщины с СПНкА могут быть удовлетворены своей сексуальной жизнью[69]. Женщины СПНкА могут вести активный образ жизни и ожидать нормальной продолжительности жизни.
История[править | править код]
Первый случай СПНкА был описан в 1817 году[70].
Терминология[править | править код]
Исторически, СПНкА упоминается в литературе под рядом других названий, включая «тестикулярная феминизация» (не рекомендуется) и «синдром Морриса»[71][72].
Известные люди[править | править код]
- Ханна Габи Одиль — бельгийская модель и активистка за права интерсекс-людей[73]
- Китти Андерсон — исландская интерсекс-активистка
- Джорджанн Дэвис — доцент кафедры социологии в Университете штата Невада[74], Лас-Вегас и автор книги «Contesting Intersex: The Dubious Diagnosis»[75]
- Эмили Куинн (англ. Emily Quinn) — интерсекс-активистка[76]
- Сара Грэм — интерсекс-активистка.
См. также[править | править код]
Примечания[править | править код]
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 Hughes IA, Deeb A (December 2006). "Androgen resistance". Best Pract. Res. Clin. Endocrinol. Metab. 20 (4): 577–98. doi:10.1016/j.beem.2006.11.003. PMID 17161333
- ↑ 1 2 3 4 5 6 7 Galani A, Kitsiou-Tzeli S, Sofokleous C, Kanavakis E, Kalpini-Mavrou A (2008). "Androgen insensitivity syndrome: clinical features and molecular defects". Hormones (Athens). 7 (3): 217–29. doi:10.14310/horm.2002.1201. PMID 18694860
- ↑ 1 2 Quigley CA, De Bellis A, Marschke KB, el-Awady MK, Wilson EM, French FS (June 1995). "Androgen receptor defects: historical, clinical, and molecular perspectives". Endocr. Rev. 16 (3): 271–321. doi:10.1210/edrv-16-3-271. PMID 7671849
- ↑ 1 2 Giwercman YL, Nordenskjöld A, Ritzén EM, Nilsson KO, Ivarsson SA, Grandell U, Wedell A (June 2002). "An androgen receptor gene mutation (E653K) in a family with congenital adrenal hyperplasia due to steroid 21-hydroxylase deficiency as well as in partial androgen insensitivity". J. Clin. Endocrinol. Metab. 87(6): 2623–8. doi:10.1210/jc.87.6.2623. PMID 12050225
- ↑ 1 2 3 Zuccarello D, Ferlin A, Vinanzi C, Prana E, Garolla A, Callewaert L, Claessens F, Brinkmann AO, Foresta C (April 2008). "Detailed functional studies on androgen receptor mild mutations demonstrate their association with male infertility". Clin. Endocrinol. 68 (4): 580–8. doi:10.1111/j.1365-2265.2007.03069.x. PMID 17970778
- ↑ 1 2 Ferlin A, Vinanzi C, Garolla A, Selice R, Zuccarello D, Cazzadore C, Foresta C (November 2006). "Male infertility and androgen receptor gene mutations: clinical features and identification of seven novel mutations". Clin. Endocrinol. 65 (5): 606–10. doi:10.1111/j.1365-2265.2006.02635.x. PMID 17054461
- ↑ 1 2 3 Stouffs K, Tournaye H, Liebaers I, Lissens W (2009). "Male infertility and the involvement of the X chromosome". Hum. Reprod. Update. 15 (6): 623–37. doi:10.1093/humupd/dmp023. PMID 19515807
- ↑ Giwercman YL, Nikoshkov A, Byström B, Pousette A, Arver S, Wedell A (June 2001). "A novel mutation (N233K) in the transactivating domain and the N756S mutation in the ligand binding domain of the androgen receptor gene are associated with male infertility". Clin. Endocrinol. 54 (6): 827–34. doi:10.1046/j.1365-2265.2001.01308.x. PMID 11422119
- ↑ Lund A, Juvonen V, Lähdetie J, Aittomäki K, Tapanainen JS, Savontaus ML (June 2003). "A novel sequence variation in the transactivation regulating domain of the androgen receptor in two infertile Finnish men". Fertil. Steril. 79 Suppl 3: 1647–8. doi:10.1016/s0015-0282(03)00256-5. PMID 12801573
- ↑ Ozülker T, Ozpaçaci T, Ozülker F, Ozekici U, Bilgiç R, Mert M (January 2010). "Incidental detection of Sertoli-Leydig cell tumor by FDG PET/CT imaging in a patient with androgen insensitivity syndrome". Ann Nucl Med. 24 (1): 35–9. doi:10.1007/s12149-009-0321-x. PMID 19957213
- ↑ Davis-Dao CA, Tuazon ED, Sokol RZ, Cortessis VK (November 2007). "Male infertility and variation in CAG repeat length in the androgen receptor gene: a meta-analysis". J. Clin. Endocrinol. Metab. 92 (11): 4319–26. doi:10.1210/jc.2007-1110. PMID 17684052
- ↑ Kawate H, Wu Y, Ohnaka K, Tao RH, Nakamura K, Okabe T, Yanase T, Nawata H, Takayanagi R (November 2005). "Impaired nuclear translocation, nuclear matrix targeting, and intranuclear mobility of mutant androgen receptors carrying amino acid substitutions in the deoxyribonucleic acid-binding domain derived from androgen insensitivity syndrome patients". J. Clin. Endocrinol. Metab. 90 (11): 6162–9. doi:10.1210/jc.2005-0179. PMID 16118342
- ↑ Gottlieb B, Lombroso R, Beitel LK, Trifiro MA (January 2005). "Molecular pathology of the androgen receptor in male (in)fertility". Reprod. Biomed. Online. 10 (1): 42–8. doi:10.1016/S1472-6483(10)60802-4. PMID 15705293
- ↑ S Ahmed, A Cheng, I Hughes. [https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1717906/ Assessment of the gonadotrophin-gonadal axis in androgen insensitivity syndrome] // Archives of Disease in Childhood. — 1999-4. — Т. 80, вып. 4. — С. 324—329. — ISSN 0003-9888. Архивировано 11 ноября 2020 года.
- ↑ 1 2 3 4 5 6 7 Oakes MB, Eyvazzadeh AD, Quint E, Smith YR (December 2008). "Complete androgen insensitivity syndrome--a review". J Pediatr Adolesc Gynecol. 21 (6): 305–10. doi:10.1016/j.jpag.2007.09.006. PMID 19064222
- ↑ 1 2 3 4 5 Nichols JL, Bieber EJ, Gell JS (2009). "Case of sisters with complete androgen insensitivity syndrome and discordant Müllerian remnants". Fertil. Steril. 91 (3): 932.e15–8. doi:10.1016/j.fertnstert.2008.09.027. PMID 18930210
- ↑ Melo KF, Mendonca BB, Billerbeck AE, Costa EM, Inácio M, Silva FA, Leal AM, Latronico AC, Arnhold IJ (July 2003). "Clinical, hormonal, behavioral, and genetic characteristics of androgen insensitivity syndrome in a Brazilian cohort: five novel mutations in the androgen receptor gene". J. Clin. Endocrinol. Metab. 88 (7): 3241–50. doi:10.1210/jc.2002-021658. PMID 12843171
- ↑ 1 2 3 4 Minto CL, Liao KL, Conway GS, Creighton SM (July 2003). "Sexual function in women with complete androgen insensitivity syndrome". Fertil. Steril. 80 (1): 157–64. CiteSeerX 10.1.1.543.7011. doi:10.1016/S0015-0282(03)00501-6. PMID 12849818
- ↑ Sinnecker GH, Hiort O, Nitsche EM, Holterhus PM, Kruse K (January 1997). "Functional assessment and clinical classification of androgen sensitivity in patients with mutations of the androgen receptor gene. German Collaborative Intersex Study Group". Eur. J. Pediatr. 156 (1): 7–14. doi:10.1007/s004310050542. PMID 9007482
- ↑ 1 2 3 4 5 Ismail-Pratt IS, Bikoo M, Liao LM, Conway GS, Creighton SM (July 2007). "Normalization of the vagina by dilator treatment alone in Complete Androgen Insensitivity Syndrome and Mayer-Rokitansky-Kuster-Hauser Syndrome". Hum. Reprod. 22 (7): 2020–4. doi:10.1093/humrep/dem074. PMID 17449508
- ↑ Weber AM, Walters MD, Schover LR, Mitchinson A (December 1995). "Vaginal anatomy and sexual function". Obstet Gynecol. 86(6): 946–9. doi:10.1016/0029-7844(95)00291-X. PMID 7501345
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 Quint EH, McCarthy JD, Smith YR (March 2010). "Vaginal surgery for congenital anomalies". Clin Obstet Gynecol. 53 (1): 115–24. doi:10.1097/GRF.0b013e3181cd4128. PMID 20142648
- ↑ Achermann JC, Jameson JL (2006). "Disorders of sexual differentiation". In Hauser SL, Kasper DL, Fauci AS, Braunwald E, Longo DL (eds.). Harrison's endocrinology. New York: McGraw-Hill Medical Pub. Division. pp. 161–172. ISBN 978-0-07-145744-6
- ↑ Simpson JL, Rebar RW (2002). Hung, Wellington, Becker, Kenneth L., Bilezikian, John P., William J Bremner (eds.). Principles and Practice of Endocrinology and Metabolism. Hagerstwon, MD: Lippincott Williams & Wilkins. pp. 852–885. ISBN 978-0-7817-4245-0
- ↑ Decaestecker K, Philibert P, De Baere E, Hoebeke P, Kaufman JM, Sultan C, T'Sjoen G (May 2008). "A novel mutation c.118delA in exon 1 of the androgen receptor gene resulting in complete androgen insensitivity syndrome within a large family". Fertil. Steril. 89 (5): 1260.e3–7. doi:10.1016/j.fertnstert.2007.04.057. PMID 17714709
- ↑ Morris JM (June 1953). "The syndrome of testicular feminization in male pseudohermaphrodites". Am. J. Obstet. Gynecol. 65 (6): 1192–1211. doi:10.1016/0002-9378(53)90359-7. PMID 13057950
- ↑ Müller J (October 1984). "Morphometry and histology of gonads from twelve children and adolescents with the androgen insensitivity (testicular feminization) syndrome". J. Clin. Endocrinol. Metab. 59(4): 785–9. doi:10.1210/jcem-59-4-785. PMID 6480805
- ↑ Boehmer AL, Brinkmann O, Brüggenwirth H, van Assendelft C, Otten BJ, Verleun-Mooijman MC, Niermeijer MF, Brunner HG, Rouwé CW, Waelkens JJ, Oostdijk W, Kleijer WJ, van der Kwast TH, de Vroede MA, Drop SL (September 2001). "Genotype versus phenotype in families with androgen insensitivity syndrome". J. Clin. Endocrinol. Metab. 86 (9): 4151–60. doi:10.1210/jc.86.9.4151. PMID 11549642
- ↑ Johnston DS, Russell LD, Friel PJ, Griswold MD (June 2001). "Murine germ cells do not require functional androgen receptors to complete spermatogenesis following spermatogonial stem cell transplantation". Endocrinology. 142 (6): 2405–8. doi:10.1210/en.142.6.2405. PMID 11356688
- ↑ Yong EL, Loy CJ, Sim KS (2003). "Androgen receptor gene and male infertility". Hum. Reprod. Update. 9 (1): 1–7. doi:10.1093/humupd/dmg003. PMID 12638777
- ↑ 1 2 3 4 I A Hughes, C Houk, S F Ahmed, P A Lee, LWPES1/ESPE2 Consensus Group. Consensus statement on management of intersex disorders // Archives of Disease in Childhood. — 2006-7. — Т. 91, вып. 7. — С. 554—563. — ISSN 0003-9888. — doi:10.1136/adc.2006.098319. Архивировано 6 августа 2019 года.
- ↑ Hannema SE, Scott IS, Hodapp J, Martin H, Coleman N, Schwabe JW, Hughes IA (November 2004). "Residual activity of mutant androgen receptors explains wolffian duct development in the complete androgen insensitivity syndrome". J. Clin. Endocrinol. Metab. 89 (11): 5815–22. doi:10.1210/jc.2004-0709. PMID 15531547
- ↑ Roy AK, Lavrovsky Y, Song CS, Chen S, Jung MH, Velu NK, Bi BY, Chatterjee B (1999). Regulation of androgen action. Vitam. Horm. Vitamins & Hormones. 55. pp. 309–52. doi:10.1016/S0083-6729(08)60938-3. ISBN 9780127098555. PMID 9949684
- ↑ Kokontis JM, Liao S (1999). Molecular action of androgen in the normal and neoplastic prostate. Vitam. Horm. Vitamins & Hormones. 55. pp. 219–307. doi:10.1016/s0083-6729(08)60937-1. ISBN 9780127098555. PMID 9949683
- ↑ 1 2 Rajender S, Gupta NJ, Chakrabarty B, Singh L, Thangaraj K (March 2009). "Ala 586 Asp mutation in androgen receptor disrupts transactivation function without affecting androgen binding". Fertil. Steril. 91 (3): 933.e23–8. doi:10.1016/j.fertnstert.2008.10.041. PMID 19062009
- ↑ Chen CP, Chen SR, Wang TY, Wang W, Hwu YM (July 1999). "A frame shift mutation in the DNA-binding domain of the androgen receptor gene associated with complete androgen insensitivity, persistent müllerian structures, and germ cell tumors in dysgenetic gonads". Fertil. Steril. 72 (1): 170–3. doi:10.1016/S0015-0282(99)00169-7. PMID 10428170
- ↑ Papadimitriou DT, Linglart A, Morel Y, Chaussain JL (2006). "Puberty in subjects with complete androgen insensitivity syndrome". Horm. Res. 65 (3): 126–31. doi:10.1159/000091592. PMID 16491011
- ↑ 1 2 Wisniewski AB, Migeon CJ, Meyer-Bahlburg HFL, Gearhart JP, Berkovitz GD, Brown TR, Money J (2000). "Complete androgen insensitivity syndrome: long-term medical, surgical, and psychosexual outcome". J Clin Endocrinol Metab. 85 (8): 2664–2669. doi:10.1210/jc.85.8.2664
- ↑ Varrela J, Alvesalo L, Vinkka H (1984). "Body size and shape in 46,XY females with complete testicular feminization". Annals of Human Biology. 11 (4): 291–301. doi:10.1080/03014468400007191. PMID 6465836
- ↑ Alvesalo L, Varrela J (September 1980). "Permanent tooth sizes in 46,XY females". American Journal of Human Genetics. 32 (5): 736–42. PMC 1686090. PMID 7424913
- ↑ Pietilä K, Grön M, Alvesalo L (August 1997). "The craniofacial complex in karyotype 46,XY females". Eur J Orthod. 19 (4): 383–9. doi:10.1093/ejo/19.4.383. PMID 9308259
- ↑ Sultan C, Lumbroso S, Paris F, Jeandel C, Terouanne B, Belon C, Audran F, Poujol N, Georget V, Gobinet J, Jalaguier S, Auzou G, Nicolas JC (August 2002). "Disorders of androgen action". Semin. Reprod. Med. 20 (3): 217–28. doi:10.1055/s-2002-35386. PMID 12428202
- ↑ Zachmann M, Prader A, Sobel EH, Crigler JF, Ritzén EM, Atarés M, Ferrandez A (May 1986). "Pubertal growth in patients with androgen insensitivity: indirect evidence for the importance of estrogens in pubertal growth of girls". J. Pediatr. 108 (5 Pt 1): 694–7. doi:10.1016/S0022-3476(86)81043-5. PMID 3701515
- ↑ Cermak JM, Krenzer KL, Sullivan RM, Dana MR, Sullivan DA (August 2003). "Is complete androgen insensitivity syndrome associated with alterations in the meibomian gland and ocular surface?". Cornea. 22 (6): 516–21. doi:10.1097/00003226-200308000-00006. PMID 12883343
- ↑ Chu J, Zhang R, Zhao Z, Zou W, Han Y, Qi Q, Zhang H, Wang JC, Tao S, Liu X, Luo Z (January 2002). "Male fertility is compatible with an Arg(840)Cys substitution in the AR in a large Chinese family affected with divergent phenotypes of AR insensitivity syndrome". J. Clin. Endocrinol. Metab. 87 (1): 347–51. doi:10.1210/jc.87.1.347. PMID 11788673
- ↑ Menakaya UA, Aligbe J, Iribhogbe P, Agoreyo F, Okonofua FE (May 2005). "Complete androgen insensitivity syndrome with persistent Mullerian derivatives: a case report". J Obstet Gynaecol. 25 (4): 403–5. doi:10.1080/01443610500143226. PMID 16091340
- ↑ Giwercman A, Kledal T, Schwartz M, Giwercman YL, Leffers H, Zazzi H, Wedell A, Skakkebaek NE (June 2000). "Preserved male fertility despite decreased androgen sensitivity caused by a mutation in the ligand-binding domain of the androgen receptor gene". J. Clin. Endocrinol. Metab. 85 (6): 2253–9. doi:10.1210/jc.85.6.2253. PMID 10852459
- ↑ 1 2 3 Danilovic DL, Correa PH, Costa EM, Melo KF, Mendonca BB, Arnhold IJ (March 2007). "Height and bone mineral density in androgen insensitivity syndrome with mutations in the androgen receptor gene". Osteoporos Int. 18 (3): 369–74. doi:10.1007/s00198-006-0243-6. PMID 17077943
- ↑ 1 2 Sobel V, Schwartz B, Zhu YS, Cordero JJ, Imperato-McGinley J (August 2006). "Bone mineral density in the complete androgen insensitivity and 5alpha-reductase-2 deficiency syndromes". J. Clin. Endocrinol. Metab. 91 (8): 3017–23. doi:10.1210/jc.2005-2809. PMID 16735493
- ↑ 1 2 3 4 5 Marcus R, Leary D, Schneider DL, Shane E, Favus M, Quigley CA (March 2000). "The contribution of testosterone to skeletal development and maintenance: lessons from the androgen insensitivity syndrome". J. Clin. Endocrinol. Metab. 85 (3): 1032–7. doi:10.1210/jc.85.3.1032. PMID 10720035
- ↑ 1 2 Bertelloni S, Baroncelli GI, Federico G, Cappa M, Lala R, Saggese G (1998). "Altered bone mineral density in patients with complete androgen insensitivity syndrome". Horm. Res. 50 (6): 309–14. doi:10.1159/000023296. PMID 9973670
- ↑ 1 2 3 4 Soule SG, Conway G, Prelevic GM, Prentice M, Ginsburg J, Jacobs HS (December 1995). "Osteopenia as a feature of the androgen insensitivity syndrome". Clin. Endocrinol. 43 (6): 671–5. doi:10.1111/j.1365-2265.1995.tb00533.x. PMID 8736267
- ↑ Muñoz-Torres M, Jódar E, Quesada M, Escobar-Jiménez F (August 1995). "Bone mass in androgen-insensitivity syndrome: response to hormonal replacement therapy". Calcif. Tissue Int. 57 (2): 94–6. doi:10.1007/BF00298426. PMID 7584881
- ↑ 1 2 Hannema SE, Scott IS, Rajpert-De Meyts E, Skakkebaek NE, Coleman N, Hughes IA (March 2006). "Testicular development in the complete androgen insensitivity syndrome". J. Pathol. 208 (4): 518–27. doi:10.1002/path.1890. PMID 16400621
- ↑ Rutgers JL, Scully RE (1991). "The androgen insensitivity syndrome (testicular feminization): a clinicopathologic study of 43 cases". Int. J. Gynecol. Pathol. 10 (2): 126–44. doi:10.1097/00004347-199104000-00002. PMID 2032766
- ↑ 1 2 3 Slijper FM, Drop SL, Molenaar JC, de Muinck Keizer-Schrama SM (April 1998). "Long-term psychological evaluation of intersex children". Arch Sex Behav. 27 (2): 125–44. doi:10.1023/A:1018670129611. PMID 9562897
- ↑ Michailidis GD, Papageorgiou P, Morris RW, Economides DL (July 2003). "The use of three-dimensional ultrasound for fetal gender determination in the first trimester". Br J Radiol. 76 (907): 448–51. doi:10.1259/bjr/13479830. PMID 12857703
- ↑ Tiffany Jones. Intersex and Families: Supporting Family Members With Intersex Variations // Journal of Family Strengths. — 2017-09-07. — Т. 17, вып. 2. — ISSN 2168-670X. Архивировано 18 августа 2019 года.
- ↑ 1 2 Kulshreshtha B, Philibert P, Eunice M, Khandelwal SK, Mehta M, Audran F, Paris F, Sultan C, Ammini AC (December 2009). "Apparent male gender identity in a patient with complete androgen insensitivity syndrome". Arch Sex Behav. 38 (6): 873–5. doi:10.1007/s10508-009-9526-2. PMID 19636694
- ↑ Tsjoen G, De Cuypere G, Monstrey S, Hoebeke P, Freedman FK, Appari M, Holterhus PM, Van Borsel J, Cools M (April 2010). "Male gender identity in complete androgen insensitivity syndrome". Arch. Sex. Behav. 40 (3): 635–638. doi:10.1007/s10508-010-9624-1. PMID 20358272
- ↑ Grover S (1996). "Stretch Yourself". Alias. 1: 76.
- ↑ 1 2 Submission 88 to the Australian Senate inquiry on the involuntary or coerced sterilisation of people with disabilities in Australia, Australasian Paediatric Endocrine Group (APEG), 27 June 2013
- ↑ Manuel M, Katayama PK, Jones HW (February 1976). "The age of occurrence of gonadal tumors in intersex patients with a Y chromosome". Am. J. Obstet. Gynecol. 124 (3): 293–300. doi:10.1016/0002-9378(76)90160-5. PMID 1247071
- ↑ Hurt WG, Bodurtha JN, McCall JB, Ali MM (September 1989). "Seminoma in pubertal patient with androgen insensitivity syndrome". Am. J. Obstet. Gynecol. 161 (3): 530–1. doi:10.1016/0002-9378(89)90350-5. PMID 2782332
- ↑ Motoyama S, Laoag-Fernandez JB, Mochizuki S, Yamabe S, Maruo T (May 2003). "Vaginoplasty with Interceed absorbable adhesion barrier for complete squamous epithelialization in vaginal agenesis". Am. J. Obstet. Gynecol. 188 (5): 1260–4. doi:10.1067/mob.2003.317. PMID 12748495
- ↑ Jackson ND, Rosenblatt PL (December 1994). "Use of Interceed Absorbable Adhesion Barrier for vaginoplasty". Obstet Gynecol. 84(6): 1048–50. PMID 7970464
- ↑ 1 2 Steiner E, Woernle F, Kuhn W, Beckmann K, Schmidt M, Pilch H, Knapstein PG (January 2002). "Carcinoma of the neovagina: case report and review of the literature". Gynecol. Oncol. 84 (1): 171–5. doi:10.1006/gyno.2001.6417. PMID 11748997
- ↑ 1 2 3 4 5 Breech LL (2008). "Complications of vaginoplasty and clitoroplasty". In Teich S, Caniano DA (eds.). Reoperative pediatric surgery. Totowa, N.J: Humana. pp. 499–514. ISBN 978-1-58829-761-7
- ↑ Wisniewski AB, Migeon CJ, Meyer-Bahlburg HFL, Gearhart JP, Berkovitz GD, Brown TR, Money J (2000). "Complete androgen insensitivity syndrome: long-term medical, surgical, and psychosexual outcome". J Clin Endocrinol Metab. 85 (8): 2664–2669. doi:10.1210/jc.85.8.2664.
- ↑ Imperato-McGinley J, Canovatchel WJ (April 1992). "Complete androgen insensitivity Pathophysiology, diagnosis, and management". Trends Endocrinol. Metab. 3 (3): 75–81. doi:10.1016/1043-2760(92)90016-T. PMID 18407082
- ↑ Mendoza N, Motos MA (January 2013). "Androgen insensitivity syndrome". Gynecol. Endocrinol. 29(1): 1–5. doi:10.3109/09513590.2012.705378. PMID 22812659
- ↑ Mendoza, Nicolas; Rodriguez-Alcalá, Cristina; Motos, Miguel Angel; Salamanca, Alberto (2017). "Androgen Insensitivity Syndrome: An Update on the Management of Adolescents and Young People". Journal of Pediatric and Adolescent Gynecology. 30 (1): 2–8. doi:10.1016/j.jpag.2016.08.013. ISSN 1083-3188
- ↑ Hanne Gaby Odiele – Dazed & Confused – Spring 2017 | Women Management. www.womenmanagement.com. Дата обращения: 21 августа 2019. Архивировано 30 июня 2019 года.
- ↑ Georgiann Davis, Ph.D. | People | University of Nevada, Las Vegas. www.unlv.edu. Дата обращения: 21 августа 2019. Архивировано 21 августа 2019 года.
- ↑ Contesting Intersex (англ.). NYU Press. Дата обращения: 21 августа 2019. Архивировано 2 мая 2019 года.
- ↑ The way we think about biological sex is wrong | Emily Quinn. Дата обращения: 21 августа 2019. Архивировано 5 августа 2019 года.


 French
French Deutsch
Deutsch