Некроз — Википедия

Некро́з (от древнегреческого νέκρωσις, некрозис, «смерть») — повреждение клетки, которое приводит к их преждевременной гибели в живой ткани путем аутолиза.[1]
Некроз является результатом воздействия внешних факторов на клетку или ткань, таких как инфекция, облучение ионизирующей радиацией или травма, которые пагубно влияют на жизнедеятельность клеток[2]. Напротив, апоптоз — это естественно запрограммированная и целенаправленная причина смерти клетки. В то время как апоптоз часто оказывает благотворное воздействие на организм, некроз почти всегда вреден и может привести к летальному исходу.[3]
Клеточная гибель вследствие некроза не следует по пути апоптотической трансдукции сигнала, но при этом активируются различные рецепторы, что приводит к потере целостности клеточной мембраны[4] и неконтролируемому высвобождению продуктов клеточной гибели во внеклеточное пространство.[1] Это инициирует в окружающих тканях воспалительную реакцию, которая привлекает лейкоциты и близлежащие фагоциты, которые устраняют мёртвые клетки путем фагоцитоза. Однако вредные микробные вещества, высвобождаемые лейкоцитами, создают сопутствующие повреждения окружающих тканей.[5] Это избыточное сопутствующее повреждение тормозит процесс заживления. Таким образом, необработанный некроз приводит к накоплению разлагающейся мёртвой ткани и остатков клеток в месте или вблизи места гибели клеток. Классический пример — гангрена. По этой причине часто приходится удалять омертвевшие ткани хирургическим путем — процедура, известная как санация.
Классификация[править | править код]
Структурные признаки, указывающие на необратимое повреждение клеток и прогрессирование некроза, выражаются в виде плотной массы и прогрессирующего разрушения генетического материала, а также разрушения мембран клеток и органелл.[6]
Морфологические закономерности[править | править код]
Существует шесть морфологических типов некроза: [7]
- Коагуляционный некроз характеризуется образованием студенистого (гелеобразного) вещества в мёртвых тканях, в которых сохраняется архитектура ткани,[7] и может наблюдаться с помощью световой микроскопии. Коагуляция происходит в результате денатурации белка, в результате чего альбумин переходит в твёрдое и непрозрачное состояние.[6] Этот паттерн некроза обычно наблюдается в гипоксических (низкокислородных) средах, таких как инфаркт. Коагуляционный некроз возникает преимущественно в таких тканях, как почки, сердце и надпочечники.[6] Тяжёлая ишемия чаще всего вызывает некроз этой формы.[8]
- Колликвационный некроз (или разжижающий некроз), в отличие от коагуляционного некроза, характеризуется разложением мёртвых клеток с образованием вязкой жидкой массы.[7] Это типично для бактериальных, а иногда и грибковых инфекций из-за их способности стимулировать воспалительную реакцию. Некротическая жидкая масса часто кремово-жёлтого цвета из-за присутствия мёртвых лейкоцитов и обычно известна как гной.[7] Гипоксические инфаркты в головном мозге представляют собой этот тип некроза, потому что мозг содержит мало соединительной ткани, но большое количество пищеварительных ферментов и липидов, и поэтому клетки могут быть легко перевариваемы их собственными ферментами.[6]
- Гангренозный некроз можно считать разновидностью коагуляционного некроза, напоминающего мумифицированную ткань. Это характерно для ишемии нижних конечностей и желудочно-кишечного тракта. Если происходит наложение инфекции на мёртвые ткани, то возникает разжижающий некроз (влажная гангрена).[9]
- Казеозный некроз можно рассматривать как комбинацию коагуляционного и разжижающего некроза[6], обычно вызываемого микобактериями (например, туберкулезом), грибами и некоторыми инородными веществами. Некротическая ткань выглядит белой и рыхлой, как комковатый сыр. Мёртвые клетки распадаются, но не разлагаются полностью, оставляя гранулированные частицы.[6] Микроскопическое исследование показывает аморфные зернистые остатки, заключённые в характерный воспалительный мешочек. [7] Некоторые гранулёмы содержат этот паттерн некроза.[10]
- Жировой некроз — это некроз исключительно жировой ткани,[10] возникающий в результате действия активированных липаз на жировые ткани, такие как поджелудочная железа. В поджелудочной железе это приводит к острому панкреатиту, состоянию, при котором панкреатические ферменты просачиваются в брюшную полость и разжижают мембрану, расщепляя сложные эфиры триглицеридов на жирные кислоты путём омыления жира.[7] Кальций, магний или натрий могут связываться с этими повреждениями, образуя мелово-белое вещество.[6] Отложения кальция микроскопически различимы и могут быть достаточно большими, чтобы быть видимыми при рентгенографическом исследовании.[8] Невооружённым глазом отложения кальция кажутся зернистыми белыми пятнами.[8]
- Фибриноидный некроз — это особая форма некроза, обычно вызываемая иммунно-опосредованным повреждением сосудов. Он маркируется комплексами антигена и антител, называемых иммунными комплексами, депонированными в стенках артерий[7] вместе с фибрином.[7]
Другие клинические классификации некроза[править | править код]
- Существуют также иные формы некроза: гангрена (термин, используемый в клинической практике для конечностей, перенёсших тяжёлую гипоксию), гумматозный некроз (из-за спирохетальных инфекций) и геморрагический некроз (из-за закупорки венозного дренажа органа или ткани).
- Некоторые укусы пауков могут привести к некрозу. В Соединённых Штатах только укусы пауков от коричневого паука-отшельника (род Loxosceles) достоверно прогрессируют до некроза. В других странах пауки того же рода, такие как чилийский паук-отшельник в Южной Америке, также вызывают некроз. Утверждения о том, что желтосумный колющий паук и пауки-бродяги обладают некротическим ядом, не были подтверждены.
- У слепых кротовых крыс (род слепыши) процесс некроза играет роль апоптоза. Низкое содержание кислорода, как в норах слепых кротов, обычно вызывает апоптоз клеток. В процессе адаптации к более высокой склонности к гибели клеток слепые кротовые крысы развили мутацию в белке-супрессоре опухоли p53 (который также есть у людей), чтобы предотвратить апоптоз клеток. Люди, страдающие раком, имеют сходные мутации, и считалось, что слепые кротовые крысы более восприимчивы к раку, потому что их клетки не могут подвергаться апоптозу. Однако через определённое время (в течение 3 дней, согласно исследованию, проведённому в Университете Рочестера) клетки слепых кротовых крыс высвобождают интерферон-бету (который иммунная система обычно использует для борьбы с вирусами) в ответ на чрезмерную пролиферацию клеток, вызванную подавлением апоптоза. В этом случае интерферон-бета вызывает некроз клеток, и этот механизм также убивает раковые клетки у слепых кротовых крыс. Из-за таких механизмов подавления опухоли слепые кротовые крысы и другие слепышовые устойчивы к раку.[11][12]
Причины[править | править код]
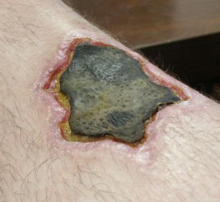
Некроз может возникнуть из-за внешних или внутренних факторов.
Внешние факторы[править | править код]
Внешними факторами могут быть механическая травма (физическое повреждение организма, которое вызывает разрушение клеток), повреждение кровеносных сосудов (которое может нарушить кровоснабжение ассоциированных тканей) и ишемия.[13] Термическое воздействие (чрезвычайно высокая или низкая температура) тоже может привести к некрозу из-за разрушения клеток.
При обморожении образуются кристаллы, повышающие давление оставшейся ткани и жидкости, вызывающие разрыв клеток.[13] В экстремальных условиях ткани и клетки погибают в результате неправильного процесса разрушения мембран и цитозоля.[14]
Внутренние факторы[править | править код]
К внутренним факторам, вызывающим некроз, относятся: трофоневротические нарушения (заболевания, возникающие вследствие дефектного нервного действия в части органа, приводящего к нарушению питания); повреждение и паралич нервных клеток. Панкреатические ферменты (липазы) являются основной причиной жирового некроза. [13]
Некроз может быть активирован компонентами иммунной системы, такими как система комплемента, токсины бактерий, активные естественные киллеры и перитонеальные макрофаги.[1] Программы патоген-индуцированного некроза в клетках с иммунологическими барьерами (слизистая оболочка кишечника) могут облегчить проникновение патогенов через поверхности, поражённые воспалением.[1] Токсины и патогены могут вызывать некроз; токсины, такие как змеиный яд, могут ингибировать ферменты и вызывать гибель клеток.[13] Некротические раны также появились в результате укусов Vespa mandarinia.[15]
Недостаточная секреция цитокинов вызывает патологические состояния. Оксид азота (NO) и активные формы кислорода (АФК) также влияют на интенсивную некротическую гибель клеток.[13] Классическим примером некротического состояния является ишемия, которая приводит к резкому истощению кислорода, глюкозы, и других причин дистрофии, и индуцирует массивную некротическую гибель эндотелиальных клеток и непролиферирующих клеток окружающих тканей (нейронов, кардиомиоцитов, почечных клеток и т. д.).[1] Последние цитологические данные свидетельствуют о том, что некротическая гибель не только происходит во время патологических событий, но и является составной частью какого-то физиологического процесса.[13]
Активационно-индуцированная гибель первичных Т-лимфоцитов и других важных составляющих иммунного ответа является каспазно-независимой и некротической по морфологии; следовательно, современные исследователи продемонстрировали, что некротическая гибель клеток может происходить во время не только патологических, но и нормальных процессов, таких как обновление тканей, эмбриогенез и иммунный ответ.[13]
Патогенез[править | править код]
Пути[править | править код]
До недавнего времени некроз считался нерегулируемым процессом. Однако есть два масштабных пути, по которым в организме может произойти некроз.
Первый изначально связан с онкозом, при котором происходит отёк клеток. Затем поражённые клетки начинают пузыриться, и за этим следует пикноз, при котором происходит сморщивание клеточного ядра. На заключительном этапе этого пути клеточные ядра растворяются в цитоплазме, что называется кариолизом.
Второй путь — это вторичная форма некроза, которая, как выясняется, возникает после апоптоза и почкования. При этих клеточных изменениях некроза ядро распадается на фрагменты (известные как кариорексис).[16]
Гистопатологические изменения[править | править код]
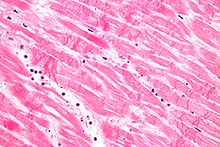
Изменения ядра при некрозе и характеристики этого изменения определяются тем, каким образом его ДНК разрушается:
- Кариолизис: хроматин ядра исчезает из-за потери ДНК в результате деградации.
- Кариорексис: фрагменты ядра распадаются до полного рассеивания.
- Пикноз: ядро сжимается, а хроматин конденсируется. [7]
Другие типичные клеточные изменения при некрозе включают:
- Гиперэозинофилия цитоплазмы на образцах с гематоксилином и эозином.[17] Он виден как более темное пятно цитоплазмы.
- При рассмотрении в электронный микроскоп клеточная мембрана выглядит прерывистой. Эта прерывистость мембраны вызвана образованием пузырьков на клетках и потерей микроворсинок.[7]
В более широком гистологическом масштабе псевдорозетки (ложные розетки) представляют собой гиперцеллюлярные зоны, которые обычно окружают некротическую ткань. Псевдорозеточный некроз указывает на агрессивную опухоль.[18]
- Пикноз при инфаркте от желчи
- Цитоплазматическая гиперэозинофилия (видна в левой половине изображения)
- Псевдорозетки наблюдаются вокруг некроза при глиобластоме
Лечение[править | править код]
Существует много причин некроза, и как таковое лечение зависит от причины возникновения некроза. Лечение некроза обычно включает в себя два различных процесса: как правило, первопричина некроза должна быть устранена до того, как можно будет заняться самой мёртвой тканью.
- Санация, относящаяся к удалению омертвевших тканей хирургическим или нехирургическим путём, является стандартной терапией при некрозе. В зависимости от тяжести некроза, может варьироваться от удаления небольших участков кожи до полной ампутации поражённых конечностей или органов. Химическое удаление омертвевшей ткани — это ещё один вариант, при котором ферментативные средства, классифицируемые как протеолитические, фибринолитические или коллагеназы, используются для воздействия на различные компоненты омертвевшей ткани.[19] В отдельных случаях для удаления некротических тканей и инфекции применяется специальная терапия личинками Lucilia sericata.[20]
- В случае ишемии, к которой относится инфаркт миокарда, ограничение кровоснабжения тканей вызывает гипоксию и образование активных форм кислорода (АФК), которые вступают в реакцию с белками и мембранами и повреждают их. Антиоксидантные процедуры могут быть применены для очистки АФК.[21]
- Раны, вызванные физическими агентами, включая физические травмы и химические ожоги, можно лечить антибиотиками и противовоспалительными препаратами для предотвращения бактериальной инфекции и воспаления. Сохранение раны чистой от инфекции также предотвращает некроз.
- Химические и токсические вещества (например, фармацевтические препараты, кислоты, основания) вступают в реакцию с кожей, что приводит к потере кожи и в конечном итоге к некрозу. Лечение включает в себя выявление и прекращение действия вредного агента с последующим лечением раны, включая профилактику инфекции и, возможно, использование иммуносупрессивной терапии, например противовоспалительных препаратов или иммунодепрессантов.[22] В примере укуса змеи использование противоядия останавливает распространение токсинов, в то время как приём антибиотиков препятствует инфекции.[23]
Даже после того, как первоначальная причина некроза будет устранена, некротическая ткань останется в организме. Иммунный ответ организма на апоптоз, который включает автоматическое разрушение и переработку клеточного материала, не запускается некротической гибелью клеток из-за отключения апоптотического пути.[24]
В растениях[править | править код]
Если кальция недостаточно, пектин не может быть синтезирован, и поэтому клеточные стенки не могут связываться, что препятствует меристемам. Это приводит к некрозу кончиков стеблей, корней и краёв листьев.[25] Например, некроз тканей может произойти у резуховидки Таля из-за растительных патогенов.
На кактусах, таких как Сагуаро и Кардон в пустыне Сонора, периодически образуются некротические пятна; вид двукрылых, называемый Drosophila mettleri, обладает способностью к детоксикации p450, позволяющей ему использовать экссудаты, выделяющиеся в этих пятнах, как для гнездования, так и для кормления личинок.
См. также[править | править код]
Примечания[править | править код]
- ↑ 1 2 3 4 5 Proskuryakov SY, Konoplyannikov AG, Gabai VL (2003). "Necrosis: a specific form of programmed cell death?". Exp. Cell Res. 283 (1): 1—16. doi:10.1016/S0014-4827(02)00027-7. PMID 12565815.
- ↑ Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- ↑ Gas gangrene, antibiotic associated colitis, and other Clostridial infections // Harrison's principles of internal medicine self-assessment and board review / Stone RM. — 15th. — New York : McGraw-Hill, Medical Pub. Division, 2001. — P. 922–927. — ISBN 978-0071386784.
- ↑ Nirmala GJ, Lopus M (2020). "Cell death mechanisms in eukaryotes". Cell Biol Toxicol. 36 (2): 145—164. doi:10.1007/s10565-019-09496-2. PMID 31820165. S2CID 208869679.
- ↑ Rock, Kenneth (2008). "The inflammatory response to cell death". Annual Review of Pathology. 3: 99—126. doi:10.1146/annurev.pathmechdis.3.121806.151456. PMC 3094097. PMID 18039143.
- ↑ 1 2 3 4 5 6 7 Understanding pathophysiology. — 1st. — Chatswood, N.S.W. : Elsevier Australia, 2010. — ISBN 978-0729539517.
- ↑ 1 2 3 4 5 6 7 8 9 10 Robbins and Cotran pathologic basis of disease. — 8th. — Philadelphia, PA : Saunders/Elsevier, 2010. — P. 12–41. — ISBN 978-1416031215.
- ↑ 1 2 3 McConnell TH. The nature of disease: pathology for the health professions. — Baltimore, Mar. : Lippincott Williams & Wilkins, 2007. — ISBN 978-0781753173.
- ↑ Sattar. Fundamentals of Pathology. — 2015th. — Chicago, IL : Pathoma LLC, 2015. — P. 5. — ISBN 978-0-9832246-2-4.
- ↑ 1 2 Wheater's basic histopathology: a colour atlas and text. — 4th. — Edinburgh : Churchill Livingstone, 2002. — ISBN 978-0443070013.
- ↑ Saey, Tina Hesman Cancer cells self-destruct in blind mole rats. Science News. Society for Science and the Public (5 ноября 2012). Дата обращения: 27 ноября 2012. Архивировано 19 июня 2013 года.
- ↑ Gorbunova V, Hine C, Tian X, Ablaeva J, Gudkov AV, Nevo E, Seluanov A (2012). "Cancer resistance in the blind mole rat is mediated by concerted necrotic cell death mechanism". Proc. Natl. Acad. Sci. U.S.A. 109 (47): 19392—6. Bibcode:2012PNAS..10919392G. doi:10.1073/pnas.1217211109. PMC 3511137. PMID 23129611.
- ↑ 1 2 3 4 5 6 7 Raffray M, Cohen GM; Cohen (1997). "Apoptosis and necrosis in toxicology: a continuum or distinct modes of cell death?". Pharmacol. Ther. 75 (3): 153—77. doi:10.1016/s0163-7258(97)00037-5. PMID 9504137.
- ↑ Nazarian RM, Van Cott EM, Zembowicz A, Duncan LM (2009). "Warfarin-induced skin necrosis". J. Am. Acad. Dermatol. 61 (2): 325—32. doi:10.1016/j.jaad.2008.12.039. PMID 19615543.
- ↑ Yanagawa, Youichi (10 October 1980). "Cutaneous hemorrhage or necrosis findings after Vespa mandarinia (wasp) stings may predict the occurrence of multiple organ injury: A case report and review of literature". Clinical Toxicology. 45 (7): 803—807. doi:10.1080/15563650701664871. PMID 17952752. S2CID 11337426.
- ↑ Kroemer G, Galluzzi L, Vandenabeele P, Abrams J, Alnemri ES, Baehrecke EH, Blagosklonny MV, El-Deiry WS, Golstein P, Green DR, Hengartner M, Knight RA, Kumar S, Lipton SA, Malorni W, Nuñez G, Peter ME, Tschopp J, Yuan J, Piacentini M, Zhivotovsky B, Melino G, Nomenclature Committee on Cell Death 2009 (January 2009). "Classification of cell death: recommendations of the Nomenclature Committee on Cell Death 2009". Cell Death Differ. 16 (1): 3—11. doi:10.1038/cdd.2008.150. PMC 2744427. PMID 18846107.
- ↑ page 320 Архивная копия от 4 августа 2020 на Wayback Machine in: Alberto M Marchevsky. Intraoperative Consultation E-Book: A Volume in the Series: Foundations in Diagnostic Pathology / Alberto M Marchevsky, Bonnie Balzer, Fadi W Abdul-Karim. — Elsevier Health Sciences, 17 October 2014. — ISBN 978-0-323-32299-7. Архивная копия от 7 августа 2020 на Wayback Machine
- ↑ Wippold FJ, Lämmle M, Anatelli F, Lennerz J, Perry A (2006). "Neuropathology for the neuroradiologist: palisades and pseudopalisades". AJNR Am J Neuroradiol. 27 (10): 2037—41. PMID 17110662.
- ↑ Singhal A, Reis ED, Kerstein MD (2001). "Options for nonsurgical debridement of necrotic wounds". Adv Skin Wound Care. 14 (2): 96—100, quiz 102–3. doi:10.1097/00129334-200103000-00014. PMID 11899913.
- ↑ Horobin AJ, Shakesheff KM, Pritchard DI (2005). "Maggots and wound healing: an investigation of the effects of secretions from Lucilia sericata larvae upon the migration of human dermal fibroblasts over a fibronectin-coated surface". Wound Repair Regen. 13 (4): 422—33. doi:10.1111/j.1067-1927.2005.130410.x. PMID 16008732.
- ↑ Eum HA, Cha YN, Lee SM (2007). "Necrosis and apoptosis: sequence of liver damage following reperfusion after 60 min ischemia in rats". Biochem. Biophys. Res. Commun. 358 (2): 500—5. doi:10.1016/j.bbrc.2007.04.153. PMID 17490613.
- ↑ Cooper KL (2012). "Drug reaction, skin care, skin loss". Crit Care Nurse. 32 (4): 52—9. doi:10.4037/ccn2012340. PMID 22855079.
- ↑ Chotenimitkhun R, Rojnuckarin P; Rojnuckarin (2008). "Systemic antivenom and skin necrosis after green pit viper bites". Clin Toxicol. 46 (2): 122—5. doi:10.1080/15563650701266826. PMID 18259959. S2CID 6827421.
- ↑ Edinger AL, Thompson CB; Thompson (2004). "Death by design: apoptosis, necrosis and autophagy". Curr. Opin. Cell Biol. 16 (6): 663—9. doi:10.1016/j.ceb.2004.09.011. PMID 15530778.
- ↑ Capon B. Botany for gardeners. — 3rd. — Portland, Or. : Timber Press, 2010. — ISBN 978-1-60469-095-8.
Литература[править | править код]
- Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.


 French
French Deutsch
Deutsch

