Hematoma subdural – Wikipédia, a enciclopédia livre
| Hematoma subdural | |
|---|---|
| Especialidade | neurocirurgia |
| Classificação e recursos externos | |
| CID-10 | I62.0, P10.0, S06.5 |
| CID-9 | 852.2 - traumatic; 432.1 - nontraumatic |
| DiseasesDB | 12614 |
| MedlinePlus | 000713 |
| eMedicine | neuro/575 ped/1097 emerg/267 |
| MeSH | D006408 |
O hematoma subdural ou hemorragia subdural é a acumulação de sangue nos espaços meníngeos. Na sequência de um traumatismo craniano com lesão das pequenas veias que atravessam o espaço subdural, a hemorragia tem lugar entre a aracnoide que envolve o cérebro e a dura-mater que está em contato com o crânio. Os hematomas subdurais causam um aumento da pressão intracraniana, com compressão e lesão do tecido cerebral. Um hematoma subdural agudo tem uma mortalidade elevada, pelo que se considera uma emergência médica.[1][2]
Classificação[editar | editar código-fonte]
Dependendo da velocidade do seu aparecimento, os hematomas subdurais são divididos em agudos , subagudos e crónicos.
- Hematoma subdural agudo: é uma colecção de sangue com deterioração neurológica aguda devido ao aumento da pressão intracraniana. Têm uma elevada taxa de mortalidade se não forem drenados cirurgicamente.[3]
- Hematoma subdural crónico: o sangue acumula-se lentamente, coagula e é encapsulado por tecido fibroso. Ocorre com traumatismos mínimos.
As hemorragias agudas desenvolvem-se frequentemente após uma brusca aceleração/desaceleração. O prognóstico é pior se estiverem associadas a contusões cerebrais.[4] Embora o hematoma subdural agudo se desenvolva rapidamente, ele é menos rápido que a hemorragia epidural que se origina pela rutura de pequenas arteríolas. A taxa de mortalidade associada a hematoma subdural agudo é cerca de 60 a 80%.[5]
Os hematomas subdurais crónicos desenvolvem-se muitas vezes ao longo de um período de dias ou semanas depois de um traumatismo craniano leve, apesar de não haver causa identificável em 50% dos pacientes.[6] Podem só apresentar sintomas meses ou anos após o traumatismo.[7] Como estas hemorragias se desenvolvem lentamente, podem para e ser reabsorvidas sem produzir lesões significativas. Avalia-se em 20% os pacientes que não melhoram ou pioram.[2] São mais frequentes nas pessoas idosas.[7]
Sinais e sintomas[editar | editar código-fonte]
Os sintomas da hemorragia subdural têm um início mais lento do que os da hemorragia epidural , porque a baixa pressão das veias faz com que sangrem mais lentamente do que as artérias, no entanto podem aparecer em minutos ou imediatamente.[8] mas podem demorar umas duas semanas a aparecer.[9] Se a hemorragia fôr suficientemente grande coloca o cérebro sob pressão, aparecem sinais de hipertensão intracraniana e de lesão cerebral.[2]
Outros sinais e sintomas são:
- A história da recente lesão na cabeça
- Perda de consciência ou flutuação dos níveis de consciência
- Irritabilidade
- Convulsões
- Dor
- Entorpecimento
- Dor de cabeça (constante ou variável)
- Tontura
- Desorientação
- Amnésia
- Fraqueza ou letargia
- Náuseas ou vômitos
- Perda de apetite
- Alterações de personalidade
- Incapacidade de falar ou fala arrastada
- Ataxia , ou dificuldade em andar
- Alterados os padrões de respiração
- Zumbidos ou perda de audição
- Visão turva
- Estrabismo, ou desvio conjugado dos olhos.
Causas[editar | editar código-fonte]
Os hematomas subdurais são mais frequentemente causadas por ferimentos na cabeça, quando acontecem rápidas alterações de velocidade (efeito aceleração/desaceleração) que podem romper as pequenas vénulas existentes no espaço subdural. Os hematomas subdurais secundários a ferimentos na cabeça são descritos como traumáticos.[10][11] A hemorragia subdural é um achado clássico no(a) síndrome do bebê sacudido, no qual semelhantes forças de cisalhamento causam as clássicas hemorragias intra e pré-retinianas. O Hematoma subdural também é comumente visto em idosos e em alcoólicos, que apresentam evidências de atrofia cerebral . Atrofia cerebral aumenta o comprimento das veias ponte situadas entre as duas camadas meníngeas, aumentando assim a probabilidade de que as forças de cisalhamento causem lesão venosa. É também é mais frequente em pacientes sob antiagregantes plaquetares, como a aspirina e anticoagulantes como a varfarina . Pacientes sobre esses medicamentos podem ter um hematoma subdural, com uma lesão venular ínfima. Uma outra causa pode ser a redução da pressão do fluido cérebro-raquídeo que pode criar uma baixa pressão na dura-máter e assim causar a ruptura dos vasos sanguíneos.
Factores de risco[editar | editar código-fonte]
Os fatores que aumentam o risco de um hematoma subdural incluem sobretudo os muito jovens ou os muito velhos. Como o cérebro reduz o seu tamanho com a idade, o espaço subdural amplia e as vénulas que o atravessam alongam, tornando-os mais vulneráveis à laceração. Isso e o fato de que os idosos terem veias mais frágeis tornam as hemorragias subdurais crónicas mais comuns em pacientes mais velhos.[6] As crianças também têm espaço subdural mais largo e estão mais predispostos a hemorragias subdurais do que os adultos jovens. Por essa razão , hematoma subdural é um achado comum no síndrome do bebê sacudido. Nos juvenis, o quisto aracnóide é um fator de risco para um hematoma subdural.[12] Outros fatores de risco para hemorragias subdurais incluem a tomada de antiagregantes plaquetares a longo prazo, o abuso de álcool e a demência.
Fisiopatologia[editar | editar código-fonte]

O sangue colectado no espaço subdural vai provocar uma chamada de água por osmose, aumentando o seu volume e comprimindo ainda mais as estruturas cerebrais. este aumento de volume pode também lacerar mais vénulas.[6] O sangue colectado pode mesmo organizar-se e adquirir a sua própria membrana.[13]
Em algumas hemorragias subdurais, se a aracnóide estiver lacerada, o líquido cefalorraquídeo (LCR) e o sangue podem espalhar-se no espaço intracraniano , aumentando a pressão.[11]
Têm sido isoladas substâncias vasoconstritoras a partir do material colhido num hematoma subdural, responsáveis pelo agravamento da isquémia local, e redução do fluxo saguíneo cerebral.[14] Quando ao cérebro é negado o fluxo sanguíneo adequado, desencadeia-se uma cascata bioquímica conhecida como a cascata isquémica , que pode levar à morte celular.
O corpo gradualmente reabsorve o coágulo e substitui-o com tecido fibroso.
Diagnóstico[editar | editar código-fonte]

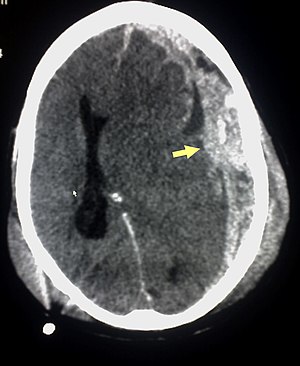
Os hematomas subdurais ocorrem mais freqüentemente no topo e partes laterais frontais e lobos parietais.[2][11] Também são frequentes na fossa posterior do crânio, e perto da foice cerebral e do tentório.[2] Ao contrário hematomas epidurais , que não podem expandir-se através das suturas do crânio, os hematomas subdurais podem expandir-se no interior do crânio, criando uma forma côncava que se segue a curva do cérebro, bloqueados apenas pelas reflexões durais como o tentório e a foice cerebral. Em uma tomografia computadorizada, os hematomas subdurais são classicamente em forma de crescente, com uma superfície côncava distal ao crânio. No entanto, eles podem ter uma aparência convexa, especialmente na fase inicial do sangramento. Isso pode causar dificuldade em distinguir entre as hemorragias subdural e epidural. Um indicador mais fiável de hemorragia subdural é o envolvimento de uma parcela maior do hemisfério cerebral, já que pode cruzar as linhas de sutura, ao contrário de uma hemorragia epidural. Sangue subdural também pode ser visto como uma densidade de camadas ao longo da membrana tentorial . Isto pode ser um processo crónico estável, uma vez que o sistema de alimentação é de baixa pressão. Em tais casos, os sinais sutis de hemorragia como o apagamento dos sulcos ou o deslocamento mediano da junção entre a matéria cinzenta e matéria branca podem ser aparentes. Um sangramento crônico pode ter a mesma densidade do tecido cerebral (chamado isodenso ao cérebro), o que significa que ele vai aparecer na TC como o mesmo tom que o tecido cerebral, potencialmente mascarando a lesão.
Tratamento[editar | editar código-fonte]
É importante que o paciente receba uma avaliação médica, incluindo um exame neurológico completo, após qualquer traumatismo craniano. A tomografia computadorizada ou ressonância magnética geralmente detectam os hematomas subdurais significativos.
O tratamento de um hematoma subdural depende de seu tamanho e velocidade de crescimento. Alguns pequenos hematomas subdurais podem ser sujeitos um acompanhamento atento até que o corpo se cura a si mesmo. Outros pequenos hematomas subdurais podem ser drenados pela inserção de um pequeno cateter temporário através de um orifício no crânio trepanação, o pode ser feito no leito do paciente. Os hematomas grandes ou sintomáticas requerem uma craniotomia , a abertura cirúrgica do crânio . Um cirurgião então abre a duramater, remove o coágulo de sangue com sucção ou irrigação, e identifica e controla os locais de sangramento.[15][16]
As complicações pós-operatórias incluem aumento da pressão intracraniana, o edema cerebral, novo ou recorrente sangramento, infecção e convulsões.
Dependendo do tamanho e da deterioração, da idade do paciente, e do risco anestésico, alguns hematomas subdurais são inoperáveis, e as medidas paliativas são a opção de tratamento adequado nestes casos.
Ver também[editar | editar código-fonte]
Referências
- ↑ MedlinePlus (julho de 2006). «Hematoma subdural». Enciclopedia médica en español (em espanhol). Consultado em 2 de outubro de 2008
- ↑ a b c d e Wagner Imaging in Subdural Hematoma http://emedicine.medscape.com/article/344482-overview
- ↑ UCLA Neurosurgery [1] retrieved on 7/21/2011.
- ↑ Vinas F.C. and Pilitsis J. 2006. Penetrating Head Trauma. Emedicine.com.
- ↑ Dawodu S. 2004. "Traumatic brain injury: Definition, epidemiology, pathophysiology" Emedicine.com. acesso a 14-11-2012.
- ↑ a b c Downie A. 2001. "Tutorial: CT in head trauma" Arquivado em 6 de novembro de 2005, no Wayback Machine., acesso a 14-11-2012
- ↑ a b Kushner D (1998). «Mild Traumatic Brain Injury: Toward Understanding Manifestations and Treatment». Archives of Internal Medicine. 158 (15): 1617–1624. PMID 9701095. doi:10.1001/archinte.158.15.1617
- ↑ «Subdural hematoma : MedlinePlus Medical Encyclopedia». Nlm.nih.gov. 28 de junho de 2012. Consultado em 27 de julho de 2012
- ↑ Sanders MJ and McKenna K. 2001. Mosby’s Paramedic Textbook, 2nd revised Ed. Chapter 22, "Head and facial trauma." Mosby.
- ↑ Wagner AL. 2004. "Subdural hematoma." Emedicine.com. Acesso a 15-11-2012.
- ↑ a b c University of Vermont College of Medicine. "Neuropathology: Trauma to the CNS." Acesso a 15-11-2012.
- ↑ Mori K, Yamamoto T, Horinaka N, Maeda M (2002). «Arachnoid cyst is a risk factor for chronic subdural hematoma in juveniles: twelve cases of chronic subdural hematoma associated with arachnoid cyst». J. Neurotrauma. 19 (9): 1017–27. PMID 12482115. doi:10.1089/089771502760341938
- ↑ McCaffrey P. 2001. "The neuroscience on the web series: CMSD 336 neuropathologies of language and cognition." California State University, Chico. Retrieved on August 7, 2007.
- ↑ Graham DI and Gennareli TA. Chapter 5, "Pathology of brain damage after head injury" Cooper P and Golfinos G. 2000. Head Injury, 4th Ed. Morgan Hill, New York.
- ↑ Koivisto T, Jääskeläinen JE (2009). «Chronic subdural haematoma—to drain or not to drain?». Lancet. 374 (9695): 1040–1041. doi:10.1016/S0140-6736(09)61682-2
- ↑ Santarius T, Kirkpatrick PJ, Dharmendra G,; et al. (2009). «Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial». Lancet. 374 (9695): 1067–1073. doi:10.1016/S0140-6736(09)61115-6


 French
French Deutsch
Deutsch