Glucomètre — Wikipédia
Un glucomètre ou lecteur de glycémie est un appareil permettant de mesurer rapidement le taux de glucose dans le sang (la glycémie), le plus souvent sur du sang capillaire. Ce type d'appareil est utilisé à l'hôpital par les soignants ou à domicile par les patients, notamment en cas de diabète sucré. Il existe plusieurs termes pour désigner cet appareil comme dextro[1] (de la marque dextrostix[1]) ou HGT (de la marque haemoglukotest[2]).
Historique[modifier | modifier le code]
La première électrode à enzyme pour détecter la quantité de glucose dans le sang a été développée en 1962 par Leland Clark, un biochimiste de l’université de Rochester, et Ann Lyons du Cincinnati Children’s Hospital. Cette électrode à oxygène, aussi nommée « électrode de Clark » travaillait avec une fine couche de glucose oxydase et mesurait la consommation d’oxygène par la glucose oxydase. Grâce à ce développement Clark est souvent appelé « the father of biosensors »[3].
Le premier glucomètre, le « Ames Reflectance Meter », a été développé par Anton H. Clemens, un ingénieur électricien allemand, en 1970. Ce glucomètre travaillait avec une bandelette de test qui changeait de couleur proportionnellement à la quantité de glucose dans le sang présent sur la bandelette. Un capteur de lumière était utilisé pour directement mesurer l’intensité de la lumière bleue réfléchie et une aiguille analogique affichait la quantité de glucose correspondante[3].
Les premiers glucomètres portables mis sur le marché en 1981 par les entreprises Bayer en Allemagne et Roche en Suisse ont apporté des nouvelles possibilités dans la surveillance du taux de glucose pendant plusieurs jours, ce qui a facilité le contrôle glycémique et amélioré le traitement du diabète en général parce que les patients pouvaient maintenant mesurer leurs taux de glucose à la maison et ils ne devaient plus toujours aller à l’hôpital pour cela[4].
De nos jours, il existe une multitude de glucomètres fonctionnant de diverses manières pour les différents besoins des personnes affectées par le diabète. Il existe par exemple des glucomètres développés spécifiquement pour les personnes âgées, disposant de grands boutons et d'un grand affichage, qui sont faciles à utiliser. D'autres glucomètres sont particulièrement petits et ne ressemblent presque plus à un glucomètre et sont donc très appréciés par les adolescents.
SBGM (Self Blood Glucose Monitoring)[modifier | modifier le code]

L’un des buts du SBGM est de réagir aux fluctuations de court terme dans le taux glycémique sanguin avec une réponse appropriée. La réaction nécessaire face à une mesure en dehors de la norme définie par les instituts de santé dépend du type du diabète et du traitement envisagé pour chaque patient. Si le patient est traité par insuline, ce qui est toujours le cas pour les patients affectés par le diabète du type 1, mais parfois aussi pour les patients souffrant du diabète du type 2, une mesure au-dessus de la norme est associée avec l’injection d’insuline et une mesure au-dessous de la norme avec la consommation de sucre. Si le patient ne prend pas d’insuline mais contrôle son taux de glucose avec l’alimentation, ce qui est souvent le cas pour les diabétiques de type 2, le patient peut adapter sa nutrition selon la mesure avec le but de réduire les cas de hypo- et hyperglycémie[5].
Un autre but du SBGM est de contrôler le taux de glucose au cours de plusieurs jours pour adapter l’alimentation si nécessaire. Il est recommandé par le « National Institute for Clinical Excellence » que le taux glycémique sanguin des diabétiques soit entre 4-7mmol/L (72-126mg/dl) avant le repas et au-dessous de 9mmol/L (162mg/dl) (type 1) ou 8.5mmol/L (153mg/dl) (type 2) après le repas. Il est important pour la santé des personnes affectées, qu’elles mesurent leurs taux glycémiques régulièrement et qu’elles essaient de maintenir leurs taux glycémiques dans ces normes[6].
Procédure[modifier | modifier le code]
La mesure du glucose dans le sang est souvent effectuée par un glucomètre invasif portable qui analyse une goutte de sang. La goutte de sang est normalement obtenue par une ponction capillaire à un doigt. Pour ce prélèvement la personne se lave les mains avec de l’eau chaude pour augmenter la circulation sanguine. Ensuite un système de prélèvement aussi nommé « autopiqueur » est utilisé pour se piquer le côté du doigt. La goutte de sang est déposée sur la tête de lecture de la bandelette du glucomètre et le résultat apparaît en quelques secondes. Le taux de glucose sanguin est normalement donné en milligrammes par décilitre.
Cette méthode de SBGM, pourtant utilisée par la majorité des diabétiques, n’est pas la plus pratique en termes de flexibilité et de fonctionnalité. Pour effectuer la mesure on a besoin d’un espace propre et le processus complet dure quelques minutes. Une nouvelle méthode pour mesurer le taux glycémique instantané et en continu est appelée « Continuous Glucose Monitoring (CGM) » et offre une mesure non invasive et la possibilité d’effectuer et sauvegarder des mesures à des intervalles de quelques minutes pour documenter le taux glycémique au cours d’un ou plusieurs jours.
Technique[modifier | modifier le code]
Aujourd’hui, la plupart des glucomètres utilisent une méthode électrochimique. Tout d’abord, les bandes de test contiennent un capillaire qui aspire la quantité de sang nécessaire à la mesure. Ensuite, le glucose dans ce sang réagit à une électrode enzymatique (petit transducteur chimique qui combine une procédure électrochimique avec une activité d’enzyme immobilisée) qui contient du glucose oxydase. L’enzyme est alors ré-oxydé avec un réactif intermédiaire comme l’ion ferricyanure (Fe(CN)6 3-). Cet ion est ré-oxydé par une réaction au niveau de l’électrode, ce qui va générer un courant électrique. Le courant électrique passant par cette électrode est proportionnel au taux de glucose dans le sang qui a réagi avec l’enzyme. On peut alors savoir la glycémie.
L'enzyme utilisé dans le passé donnait de faux résultats rendant inutilisable ce genre d'appareil dans certains contextes et ayant parfois entraîné des décès. Seul le glucomètre accucek mobile de Roche Diabetes Care utilisant une technique de mesure spectrométrique était alors utilisable. Actuellement dans la majorité des bandelettes, l'enzyme glucose oxydase GO a été remplacé par l'enzyme glucose déshydrogénase flavin adenine dinucleotide GDH-FAD qui est plus adapté aux glucomètres (plus spécifique au glucose, plus stable dans le temps à l'effet de la chaleur et de l'oxygène de l'air) .
Les principales évolutions des glucomètres ont été :
- apparition de bandelette à jeter qui évite le nettoyage de l'appareil et permet à l'utilisation d'un volume de sang réduit (prélèvement moins douloureux) .
- une mesure plus rapide
- la disparition de la puce de calibrage présente dans chaque nouvelle boite de bandelette
- l'utilisation d'enzyme spécifique au glucose pour éviter les faux positifs entraînant la mort par injection d'insuline par surdosage
- système de stockage de données plus important (historique)
- système d'alerte (visuel, sonore, vibration) selon valeur prédéfinie
- le passage d'un affichage par aiguille (vumètre analogique) à un affichage sur écran digital (rétro éclairé, LCD, OLED) voire celui du téléphone mobile (Android, iPhone)
- alimentation par adaptateur vers une alimentation autonome plus petite (batterie, pile AAA, CR2032)
- communication à l'extérieur (imprimante, ordinateur, téléphone) par connexion filaire (USB) ou sans fil par émetteur/ récepteur (bluetooth , NFC, RF)
CGM (Continuous Glucose Monitoring)[modifier | modifier le code]
Les systèmes de mesure de la glycémie interstitielle en continu ou (Continuous Glucose Monitoring CGM) sont constitués d'un capteur sous-cutané, d'un émetteur et d'un récepteur qui affiche les mesures de glucose recueillies toutes les quelques minutes. Ces systèmes CGM évitent aux diabétiques de se piquer plusieurs fois par jour. Cependant, ces systèmes ont besoin d’être calibrés (c-à-d, de faire une mesure de sang capillaire) pour augmenter la précision des mesures[7]
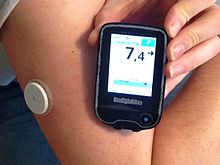
Ces systèmes fonctionnent à l’aide d’une électrode insérée dans la peau qui mesure le taux de glucose dans le fluide interstitiel. Ce taux est très similaire au taux de glucose dans le sang quand il est resté relativement constant au cours du temps. Néanmoins, lors de fortes fluctuations (par exemple : juste après avoir mangé) les deux taux ne coïncident pas et donc le système n’est pas complètement fiable.
La communication entre l'émetteur et le récepteur se fait grâce à la technologie Bluetooth ou NFC dépendant du modèle. Il est même possible de recevoir les mesures dans un smartphone ou smartwatch. La durée de vie des systèmes est généralement de 5 à 7 jours dépendant du modèle. Elle est liée à celle des capteurs et de la pile du transmetteur (voire de l'adhérence du système à la peau).
Il est pertinent de citer les systèmes FGM (Flash Glucose Monitoring), un type particulier de CGM, qui envoient les mesures au senseur (récepteur) seulement quand on passe le senseur sur le récepteur au lieu d’envoyer les données continuellement. Le principal avantage technique du FGM comparée au CGM est que la durée de vie est nettement supérieure (14 jours pour le FreeStyle Libre de Abbott[8]) tandis que son principal inconvénient est que le système n’alerte pas aux usagers s'il y a des périodes de hyper/hypoglycémie. La version 2 des FreeStyle supporte maintenant l'alerte. Ce manque d’alerte est assez important dans la pratique car dans le cas où un usager fait de l’hypoglycémie mais qu’il est en train de dormir, il ne sera pas réveillé par l’alarme et l´hypoglycémie ne pourra pas être corrigée[9].
Défis et succès[modifier | modifier le code]
Au niveau technique, il y a consensus entre patient et médecin pour affirmer qu’il reste beaucoup de travail à faire au niveau technique par l’industrie. Les infirmiers entendent des plaintes des patients au sujet de la douleur d'insertion, de l'irritation de la peau, de l'épuisement d'alerte, et de la rareté des emplacements appropriés pour le placement de sonde.
Or, on pourrait penser que l’avantage technique le plus partagé par les patients est l'absence de besoin de se piquer les doigts, mais ce n’est pas le cas car le système a quand même besoin de sang pour la calibration. Toutefois, c’est la quantité d’informations que ces systèmes offrent qui attire l’attention des patients pour utiliser les CGM. Une métaphore fréquemment utilisée par les infirmiers pour bien illustrer cet avantage est la suivante : les SMBG permettent de prendre “des photos” du taux de glucose tandis que les CGM permettent d’en faire une vidéo[10].
En principe, plus on a d’informations plus il est facile de prendre une décision convenable. Cependant, les patients peuvent se sentir complètement submergés par une telle quantité de données et donc prendre une mauvaise décision. Selon les infirmiers, ceci constitue aussi un grand défi au niveau éducatif. C’est pour cela que, de plus en plus, des cours introductifs[11] sont proposés dans les hôpitaux pour répondre à cette problématique.
Au niveau social, il y a aussi plusieurs limitations à cette technologie. Celles-ci comprennent le manque apparent d'avantages chez les enfants et les femmes enceintes diabétiques (car leur système endocrinien n’est pas stabilisé, donc les mesures sont moins précises). En plus, le coût est élevé pour le patient si cette technologie n’est pas remboursée par l’assurance médicale, ce qui est le cas dans la plupart des pays sauf en Europe ou plusieurs services de santé publique ont commencé à les financer[7].
Des études médicales ont montré la relation entre la satisfaction perçue et la fréquence d’utilisation ; ceux qui utilisent la technologie font plus souvent état d'une plus grande satisfaction et sont moins dérangés par les inconvénients. En plus, il y a été démontré que ces individus auront une amélioration de leur contrôle glycémique (réduisant la variabilité du taux de glucose et, par conséquent, le temps passé en hyper / hypoglycémie) et donc, une plus faible probabilité d’avoir des complications de santé [12],[13]
Par ailleurs, la sélection rigoureuse des patients pour lesquels l’utilisation de cette technologie serait bénéfique, s'avère être un vrai défi. L'utilisation du CGM chez les patients qui s'injectent de l'insuline peut être justifiée temporairement chez l'adulte diabétique avec un mauvais contrôle de la glycémie pour favoriser le passage au traitement par pompe d'insuline ou pour atteindre un contrôle glycémique rapide. En outre, il peut représenter un outil de sauvetage pour les patients ayant une conscience réduite de l'hypoglycémie ou de l'hypoglycémie nocturne.
Réalité en France[modifier | modifier le code]
Les systèmes de mesure du glucose interstitiel, bien qu'existant depuis longtemps, sont peu utilisés car les dossiers de demande d'agrément n'avaient pas reçu de réponses positives de l'administration française (Sécurité Social et direction de la santé) et les contrats santé (mutuelle, banque, assurance ...) ne les prenaient pas en charge. .La mesure en continu du glucose interstitiel permet aussi de contrôler le fonctionnement de la pompe externe d'insuline grâce à une connexion sans fil. C'est le cas du système Minimed 640 G (MEDTRONIC) qui est le premier système de ce type remboursé depuis le 29 février 2018[14] et qui comprend :
- une pompe à insuline MiniMED 640G (Medtronic)
- un capteur de glucose : Enlite (Medtronic)
- un transmetteur RF Guardian 2 link (Medtronic)
- un lecteur de glycémie Contour Next Link 2.4 (Bayer)
Ces systèmes ne sont remboursés que :
- si le patient entre dans les critères d'attribution (demande d'entente acceptée par médecin conseil, pompe externe avec HBA1c > 8 % (unités NGSP), hypoglycémie sévère...)
- si éducation et évaluation thérapeutique durant 3 mois du patient
- si prescription (pour la première ordonnance) d'un médecin spécialiste (diabétologue et pédiatre)
Influence sur la gestion du diabète[modifier | modifier le code]
Le développement du glucomètre portable qui donne des résultats en quelques secondes et plus tard l’introduction du glucomètre non-invasif qui mesure le taux en continu ont fortement changé le traitement et la gestion du diabète. On peut maintenant réagir directement et à tout moment aux fluctuations du taux de glucose dans le sang. Et en adaptant la nourriture par rapport aux tendances mesurées pendant plusieurs jours il est possible de réduire les cas d'hypo- ou hyperglycémie en général.
Si correctement utilisé, l’utilisation fréquente d’un glucomètre en combinaison avec le monitoring des valeurs sur une période de temps donnée peut fortement réduire le risque des maladies associées au diabète comme la cataracte, l'insuffisance cardiaque, la neuropathie, la rétinopathie et la néphropathie diabétique[15]. L’utilisation correcte, cela veut dire la fréquence des mesures ainsi que l’interprétation de la mesure et la marche à suivre, dépend fortement de la sévérité et du type du diabète. Le plus important est de suivre les instructions du médecin.
Malheureusement, il y a encore quelques difficultés dans l’appropriation de ces appareils et dans l’intégration des mesures dans le quotidien. D'abord, il faut apprendre à utiliser les glucomètres. Les instructions sont généralement données par les médecins ou les infirmières, et les patients peuvent les compéter par des recherches sur internet. Si on considère le monitoring efficace du glucose qui nécessite plusieurs mesures par jour, les avantages sont évidents mais en réalité se piquer le doigt et mesurer le sang plusieurs fois par jour peut être non seulement pénible et douloureux, mais dans quelques domaines de travail presque impossible. De plus, il y a beaucoup de personnes qui ne veulent pas que tout le monde sache qu’ils sont des diabétiques et à cause de cela ne veulent pas faire la mesure plusieurs fois par jour en public. Un système CGM qui est non-invasif et qui peut être lu facilement et rapidement avec un portable résout quelques-uns de ces problèmes, mais il faut quand-même faire les mesures et y réagir. Dans plusieurs études scientifiques, dans les domaines de la biologie, de la psychologie et de la médecine, concernant l’utilisation des glucomètres, quelques personnes ont même répondu qu’elles associent à des mesures en dehors de la norme des pensées négatives et doutent d’elles-mêmes. C’est pourquoi ces personnes souvent hésitent à faire ces mesures fréquentes[16],[10],[12],[13],[17],[9].
Autres systèmes de mesure[modifier | modifier le code]
D'autres systèmes de mesure du glucose (qualitatif par couleur ou quantitative par valeur) existent comme
- glucosurie : par prélèvement urinaire au cours du jet le matin à jeun dans récipient ou bidon si urines sur 12h ou 24h,
- .....mesure qualitative par spectre de couleur grâce à bandelettes colorées
- .....mesure quantitative par automate de laboratoire
- glycémie par prélèvement sanguin dans tube Héparinate de Lithium avec ge ou Fluorure de sodium pour conservation prolongée
- .....mesure quantitative par automate de laboratoire
- .....mesure quantitative par glucomètre
Fabricants[modifier | modifier le code]
On compte parmi les fabricants de glucomètres (SBGM ou CGM) les sociétés suivantes (ordre alphabétique) :
Notes et références[modifier | modifier le code]
- Dextro - Définition, sur le site journaldesfemmes.com, consulté le 17 avril 2016.
- Autocontrôle glycémique ... par utilisation des bandelettes Haemoglucotest (HGT)
- (en) Alkire R.C., Kolb D.M., Lipokowski J., Phil N., Bioelectrochemistry : Fundamentals, Applications and Recent Developments, Weinheim, Wiley-VCH, , 411 p. (ISBN 978-3-527-32885-7, lire en ligne)
- "Portable Meter To Aid Diabetics", Pittsburgh Press, November 5, 1981, p. A-6
- (en) « Treatment for Diabetes », sur diabetes.co.uk (consulté le )
- (en) « Blood Sugar Level Ranges », sur diabetes.co.uk (consulté le )
- Prof. Dr. Roger Lehmann, « Recommandations de la Société Suisse d’Endocrinologie et de Diabétologie (SGED/SSED) concernant l'utilisation des nouveaux outils numériques », Société Suisse d’Endocrinologie et de Diabétologie, (lire en ligne)
- (en) « Get Started - Blood Glucose Monitoring System », sur freestylelibre.co.uk (consulté le )
- (en) Mol, A., Law, J., « Embodied Action, Enacted Bodies: the Example of Hypoglycaemia », SAGE journals, (lire en ligne)
- (en) Jessica T. Markowitz, Kara R. Harrington et Lori M. B. Laffel, « Technology to Optimize Pediatric Diabetes Management and Outcomes », Current Diabetes Reports, vol. 13, no 6, , p. 877–885 (ISSN 1534-4827 et 1539-0829, PMID 24046146, PMCID PMC3826790, DOI 10.1007/s11892-013-0419-3, lire en ligne, consulté le )
- (es) « Diabetes - Escuela de Pacientes », sur escueladepacientes.es (consulté le )
- (en) Robert Henry Slover, « Continuous Glucose Monitoring in Children and Adolescents », Current Diabetes Reports, vol. 12, no 5, , p. 510–516 (ISSN 1534-4827 et 1539-0829, DOI 10.1007/s11892-012-0303-6, lire en ligne, consulté le )
- (en) Maria Ida Maiorino, Michela Petrizzo, Giuseppe Bellastella et Katherine Esposito, « Continuous glucose monitoring for patients with type 1 diabetes on multiple daily injections of insulin: pros and cons », Endocrine, vol. 59, no 1, , p. 62–65 (ISSN 1355-008X et 1559-0100, DOI 10.1007/s12020-017-1328-z, lire en ligne, consulté le )
- Arrêté du 13 février 2018 portant inscription du système de mesure en continu du glucose interstitiel couplé à une pompe à insuline externe MINIMED 640G de la société MEDTRONIC France au titre I de la liste des produits et prestations remboursables prévue à l'article L. 165-1 du code de la sécurité sociale (lire en ligne)
- (en) « Blood Glucose Testing for Type 2 Diabetes », sur diabetes.co.uk (consulté le )
- Katharine D. Barnard, Amanda J. Young et Norman R. Waugh, « Self monitoring of blood glucose - a survey of diabetes UK members with type 2 diabetes who use SMBG », BMC Research Notes, vol. 3, , p. 318 (ISSN 1756-0500, PMID 21092171, PMCID PMC2998520, DOI 10.1186/1756-0500-3-318, lire en ligne, consulté le )
- Annemarie Mol, « Living with diabetes: care beyond choice and control », The Lancet, vol. 373, no 9677, , p. 1756–1757 (ISSN 0140-6736, DOI 10.1016/s0140-6736(09)60971-5, lire en ligne, consulté le )
- Cet article est partiellement ou en totalité issu de l'article intitulé « dextro » (voir la liste des auteurs).


 French
French Deutsch
Deutsch