Mpox – Wikipedia
| Klassifikation nach ICD-10 | |
|---|---|
| B04 | Affenpocken |
| ICD-10 online (WHO-Version 2019) | |
| Affenpockenvirus | ||||||||
|---|---|---|---|---|---|---|---|---|
| Systematik | ||||||||
| Taxonomische Merkmale | ||||||||
| ||||||||
| Wissenschaftlicher Name | ||||||||
| Monkeypox virus | ||||||||
| Kurzbezeichnung | ||||||||
| MPXV | ||||||||
| Links | ||||||||
|
Mpox[2] (auch Affenpocken, Kurzform von Monkeypox) sind eine Erkrankung, die durch das Affenpockenvirus (MPOX-Virus, monkeypox virus, MPXV, veraltet Orthopoxvirus simiae) verursacht wird. Natürliche Wirte dieses Virus sind verschiedene Nagetiere, als Fehlwirt namensgebend auch Affen.
Die Erkrankung ist auch auf den Menschen übertragbar (Zoonose) und löst eine fieberhafte, pockenähnliche Erkrankung aus, die aber in der Regel deutlich milder als die Pocken verläuft. Schwerere Krankheitsverläufe können jedoch ebenfalls auftreten. Eine Schutzimpfung ist verfügbar und reduziert das Risiko eines Krankheitsausbruchs bzw. mildert den Krankheitsverlauf ab.
Erreger und Vorkommen[Bearbeiten | Quelltext bearbeiten]


Der Erreger der Affenpocken, das Monkeypox virus (auch mit MPXV abgekürzt),[3] ist ein Virus aus der Gattung Orthopoxvirus in der Unterfamilie Chordopoxvirinae der Pockenviren. Wie alle Pockenviren zählt das Affenpockenvirus zu den DNA-Viren, die DNA liegt als Doppelstrang mit einer Länge von 197 kb vor.[4] Das Virion hat eine ei- oder backsteinförmige Gestalt mit einer Größe von 200 bis 250 nm.[4]
Eine infizierte Zelle stellt MPXV im Cytoplasma her, das Genom enthält hierfür alle nötigen Enzyme zur DNA-Replikation, Transkription, Zusammenbau des Virions und für die Freisetzung aus der Zelle. Die hierfür nötigen Gene sind hochkonserviert, während die Gene für die Virus-Wirt-Interaktion weniger stark konserviert sind.[4] Das Virus kann einzelne Gene vervielfachen, um die Immunmechanismen zu drosseln,[5] und zeigt Anzeichen einer Anpassung an Menschen.[6]
Die von den Viren verursachte Erkrankung wurde erstmals 1958 bei Laboraffen (Javaneraffen) mit pockenähnlichen Symptomen beobachtet,[7] daher bezeichnete man sie als „Affenpocken“.[8][9] Der dänische Virologe Preben von Magnus isolierte im selben Jahr das Virus. Seit der Ausrottung der Echten Pocken (Variola major) in den 1970ern beobachtet man in West- und Zentralafrika sporadische Epidemien dieser Zoonose.
Eine Übertragung von Mensch zu Mensch ist ebenfalls möglich.[10]
Humanpathogene Viren kommen vor allem in tropischen Regenwaldgebieten Zentralafrikas und Westafrikas vor, man unterscheidet zwischen zwei genetisch unterschiedlichen Kladen: die Kongobecken- (auch Zentralafrika-) und die Westafrikaklade.[11] Virenvarianten aus der Kongobeckenklade sind virulenter: Die Fatalitätsrate beträgt dort etwa 10,6 %, bei Viren der Westafrikaklade etwa 3,6 %.[12]
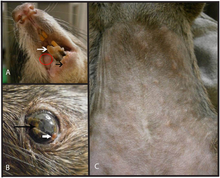
Affen sind Fehlwirte des Virus.[13] Das natürliche Erregerreservoir bilden Nagetiere in West- und Zentralafrika,[3] möglicherweise Hörnchen (Thomas-Rotschenkelhörnchen)[14]. Einige Ausbrüche gab es auch in Gefangenschaftshaltungen von Rhesusaffen und Javaneraffen.
Die Infektion des Menschen wird durch Bisse dieser Tiere oder von Affen ausgelöst, durch Kontakt mit Sekreten, als Tröpfcheninfektion oder Verzehr von Affenfleisch – die Ansteckungsgefahr ist allerdings nur gering.[15]
Die Erkrankung kommt vor allem in Afrika vor. Dort ist nach Schätzungen seit Beendigung der Pockenschutzimpfung 1980 die Anzahl der Erkrankungen um das Zwanzigfache gestiegen.[16] In den frühen Jahren von 1970 bis 1989 waren vor allem Kinder im Alter von 4 bis 5 Jahren betroffen. Das Durchschnittsalter der Erkrankten stieg auf 10 Jahre in den Jahren 2000 bis 2009 und weiter auf 21 Jahre in den Jahren 2010 bis 2019.[12]
Infektionen bei Menschen[Bearbeiten | Quelltext bearbeiten]

Übertragungswege[Bearbeiten | Quelltext bearbeiten]
Die Übertragung vom Tier auf den Menschen kann durch Kontakt mit Hautveränderungen, Körpersekreten oder durch den Umgang mit Fleisch infizierter Tiere geschehen. Die Übertragung von Mensch zu Mensch kann durch Körpersekrete erfolgen, unter anderem auch durch beim Atmen und Sprechen ausgestoßene Partikel, Kontakt mit Hautveränderungen oder auch Gegenständen, welche mit dem Virus kontaminiert sind. Die Übertragung durch Tröpfcheninfektion erfolgt typischerweise bei längerem, engen Kontakt zB. im Rahmen sexueller Handlungen.[10]
Die CDC beschreibt die häufigste Art, sich mit Affenpocken zu Infizieren und diese zu verbreiten, wie folgt: bei Berührung einer infizierten Person, die Hautausschläge, Schorf, Körperflüssigkeiten oder Läsionen auf der Haut hat.[17]
Patienten sind während der Inkubationszeit nicht infektiös. Besonders ansteckend sind diese im Stadium der Hautveränderungen, deren Sekrete hohe Mengen des Affenpockenvirus aufweisen. Übertragungen durch beschwerdefreie Personen sind nicht beschrieben.[18][19] Das RKI weist darauf hin, dass Ansteckungen auch durch Patienten im Stadium der unspezifischen Allgemeinsymptome vor Auftreten der Hautveränderungen möglich sind. Hierbei ist ein engerer Gesichtskontakt notwendig, um eine Ansteckung über Tröpfchen von Atemwegssekreten zu verursachen.[3]
Eine Studie, die im Juni 2022 in Eurosurveillance veröffentlicht wurde, ergab, dass das Virus auf verschiedenen Oberflächen überleben kann, wobei bisher unbekannt ist, ob diese Viruspartikel Menschen infizieren können. Forscher hatten von Oberflächen und Materialien (Krankenbett, Duschraum, Toilette) Abstriche gewonnen, die von zwei erkrankten Patienten berührt worden waren, und DNA des Affenpockenvirus nachgewiesen.[20]
Für die Direktübertragung von Mensch zu Mensch, ist ein enger Kontakt Voraussetzung. Darüber hinaus kann eine Übertragung bei Kontakt mit Körperflüssigkeiten oder Schorf der Affenpocken-Infizierten stattfinden sowie im Rahmen sexueller Handlungen.[3][21]
Klinisches Bild[Bearbeiten | Quelltext bearbeiten]
Die Inkubationszeit beträgt 1 bis 21 Tage. 5 % der Patienten haben aber auch längere Inkubationzeiten von bis zu 4 Wochen.[10][22] Die ersten Symptome sind Fieber, Schmerzen und geschwollene Lymphknoten. Die dann auftretenden Hautveränderungen konzentrieren sich auf Gesicht, Handflächen und Fußsohlen. Die Symptome halten zwei bis vier Wochen an und können ohne Behandlung häufig von selbst verschwinden. In einigen Fällen wurden Hautveränderungen im Urogenital- und Analbereich berichtet. In den Endemiegebieten (Afrika) wurde als Komplikation über eine Hirnhautentzündung berichtet. Im Jahr 1988 wurde ein Fall bekannt, der tödlich verlief, der Grund war eine Schädigung der Leber durch weitgehende Vermehrung des Virus.[23] Es gibt nur wenige Daten über den Verlauf bei immungeschwächten Patienten.[3]
Die Hautveränderungen können ähnlich wie andere Erkrankungen erscheinen. Das Exanthem kann Ähnlichkeiten mit Windpocken besitzen. Auch können die Hautveränderungen mit Geschlechtskrankheiten wie Herpes, einer fortgeschrittenen Syphilis oder Ulcus molle verwechselt werden.[24]
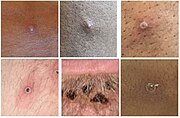
Eine Auswertung von 528 diagnostizierten Infektionen zwischen April und Juni 2022 in 16 Ländern zeigte bei 95 % der Patienten einen Hautausschlag. Rund zwei Drittel hatten unter zehn Läsionen. Rund zehn Prozent hatten eine einzige Hautveränderung am Genital. Neben den Hautveränderungen traten bei rund 60 % Fieber auf. Eine Minderheit der Patienten klagte über Abgeschlagenheit, Muskelschmerz oder Kopfschmerzen. Eine Schwellung der Lymphknoten wurde bei etwas mehr als der Hälfte der Fälle beobachtet.[25]
- Vier Jahre altes Mädchen mit Affenpocken
- Hautläsionen bei verschiedenen Affenpocken-Patienten
Prophylaxe[Bearbeiten | Quelltext bearbeiten]
Hygienemaßnahmen[Bearbeiten | Quelltext bearbeiten]
Zur Verhütung der Übertragung trägt die Vermeidung enger Kontakte zu potenziell infizierten Tieren (verschiedene Nagetiere, Affen) in Endemiegebieten bei. Beim Umgang mit Erkrankten sind Hygienemaßnahmen, unter anderem Händedesinfektion, Schutzhandschuhe, Schutzbrille, Atemschutzmaske, zu gewährleisten.[26]
Die Abdeckung der Hautveränderungen mindert das Ansteckungsrisiko für Kontaktpersonen. Erkrankte mit schweren und nicht abdeckbaren Hautveränderungen und Erkrankte mit Symptomen einer Atemwegserkrankung sollten sich nach Möglichkeit in einem separaten Raum aufhalten. Nach Möglichkeit sollte eine Maske getragen werden. Erkrankte sollten auch den Umgang mit als Haustieren gehaltenen Säugetieren meiden. Mit den Erkrankten sollte kein Geschirr geteilt werden und dieses sollte separat abgespült werden. Kontaminierte Wäsche kann mit warmem Wasser in einer handelsüblichen Waschmaschine gereinigt werden. Aufschütteln kontaminierter Wäsche sollte vermieden werden, da es infektiöse Partikel verbreiten kann.[27]
Aufgrund des Nachweises von vermehrungsfähigem Affenpockenvirus aus Samenflüssigkeit erkrankter Patienten empfiehlt das RKI für genesene Personen die Benutzung von Kondomen beim Sexualverkehr für acht Wochen nach der Genesung.[28]
Impfung[Bearbeiten | Quelltext bearbeiten]
Eine Schutzimpfung gegen Affenpocken ist verfügbar und seit Juli 2022 in der EU zugelassen.[29][30] Es handelt sich hierbei um einen Lebendimpfstoff mit dem abgeschwächten Modified-Vaccinia-Ankara-Virus, das durch Bavarian Nordic vertrieben wird (MVA-BN, Handelsname Imvanex), der ursprünglich als Pockenimpfstoff entwickelt wurde. Aufgrund von Kreuzreaktivität der Antikörper, die nach der Impfung gebildet werden, schützt sie auch vor Affenpocken.[3] Laut Aussage der WHO sei durch mehrere Studien erwiesen, dass eine Impfung gegen Pocken in 85 % den Ausbruch der Affenpocken verhindere. Bei den Patienten mit Impfdurchbruch sei mit einem leichteren Verlauf zu rechnen.[10] MVA-BN wird subkutan in einem Zweidosis-Regime injiziert, wobei die zweite Impfung mindestens vier Wochen nach der ersten gegeben wird.[31]
Die WHO empfiehlt ferner der Pockenimpfstoffe ACAM2000, ein Lebendimpfstoff, sowie Lister Clone 16 (LC16) für den Einsatz gegen Affenpocken.[31] Beide werden einmalig mit einer Bifurkationsnadel verimpft.
Postexpositionsprophylaxe[Bearbeiten | Quelltext bearbeiten]
Im Vereinigten Königreich bot man im Mai 2022 betroffenen Mitarbeitern im Gesundheitswesen als Postexpositionsprophylaxe den aktuell zugelassenen Pockenimpfstoff (nicht-vermehrungsfähiger Vaccinia-Virenstamm) an,[32] denn bei Gabe innerhalb von 4 Tagen nach der Exposition kann der Impfstoff noch die Häufigkeit des Krankheitsausbruchs verringern und bei Gabe im Zeitraum 4 bis 14 Tagen nach Exposition zumindest noch die Krankheitsschwere vermindern.[33]
Therapie[Bearbeiten | Quelltext bearbeiten]
Das einzige in der EU zugelassene Arzneimittel zur Behandlung von Affenpocken ist Tecovirimat. Ansonsten kann nur symptomatisch und supportiv therapiert werden, wichtig ist hierbei das Verhindern bakterieller Superinfektionen.[3]
Heilungsaussicht[Bearbeiten | Quelltext bearbeiten]
Bei den meisten Patienten verläuft die Erkrankung gutartig, und die Krankheitserscheinungen bilden sich binnen weniger Wochen von selbst zurück. Risikogruppen für einen schweren Verlauf sind Schwangere, Neugeborene, Kinder, alte Menschen und Personen mit einer bereits vor der Infektion bestehenden Schwäche des Immunsystems.[3]
Bei den bisher beobachteten Ausbrüchen in Zentral- und Westafrika verstarben zwischen drei und sechs Prozent der bekanntgewordenen Erkrankten. Aufgrund einer anzunehmenden Untererfassung Erkrankter dürfte die tatsächliche Letalität geringer sein. Die Fallsterblichkeit der westafrikanischen Virusvariante scheint deutlich geringer zu sein als die der zentralafrikanischen Variante.[3]
Als Komplikationen der Erkrankung können Entzündungen des Gehirns (Enzephalitis) und Lungenentzündungen auftreten. Am Auge kann die Erkrankung eine Hornhaut- oder Bindehautentzündung verursachen. Bei gestörter Hautbarriere kann es zu bakteriellen Superinfektionen der Hautveränderungen kommen. Als schwere Krankheitsfolgen können Narbenbildung oder bleibende Hornhautschäden bis hin zum Sehverlust auftreten.[3]
Gesetzliche Regelungen[Bearbeiten | Quelltext bearbeiten]
In Deutschland besteht für Affenpocken Anzeigepflicht nach dem Tiergesundheitsgesetz (TierGesG).[34]
Gemäß § 6 Abs. 1 Nr. 5 Infektionsschutzgesetz (IfSG) sind Krankheitsverdacht, Erkrankung oder Tod meldepflichtig.[3] Darüber hinaus besteht gemäß § 7 Absatz 2 IfSG eine Labor-Meldepflicht.
Auch in der Schweiz gehören die Affenpocken zu den meldepflichtigen Infektionskrankheiten.[35]
Affenpocken-Ausbrüche beim Menschen[Bearbeiten | Quelltext bearbeiten]
1970 wurde der erste menschliche Fall im Kongo bei einem neun Monate alten Kleinkind beschrieben.[12] Seitdem gab es immer wieder sporadische Fallberichte aus West- und Zentralafrika. Bis 2022 waren der Weltgesundheitsorganisation (WHO) Fälle aus 11 afrikanischen Staaten bekannt (Benin, Kamerun, der Zentralafrikanischen Republik, der Demokratischen Republik Kongo, Gabun, der Elfenbeinküste, Liberia, Nigeria, der Republik Kongo, Sierra Leone und dem Südsudan). Die zentralafrikanischen Virusvarianten verursachten im Allgemeinen einen schwereren Krankheitsverlauf als die westafrikanischen. Auch außerhalb Afrikas traten Fälle auf. Dabei handelte es sich anfänglich ausschließlich um importierte Fälle.[10] Die meisten Erkrankten gab es in der Demokratischen Republik Kongo, wo Affenpocken endemisch auftreten.[12]
2003 wurde der erste nicht direkt importierte Fall von Affenpocken außerhalb Afrikas in den USA bekannt.[12] Weitere, durch Reisende aus Nigeria eingeschleppte Fälle gab es im September 2018 in Israel, im September 2018,[36] im September 2018 sowie 2019 und 2021[37][38] im Vereinigten Königreich, im Mai 2019 in Singapur und im Juli[39] und November 2021 in den Vereinigten Staaten.[10]
Fälle in den Vereinigten Staaten 2003[Bearbeiten | Quelltext bearbeiten]
2003 gab es über 70 Fälle von Affenpocken in den Vereinigten Staaten, die überwiegend nach direktem oder indirektem Kontakt mit Präriehunden auftraten, allerdings ohne Todesfälle abliefen. Das Virus wurde von einem Importeur für exotische Tiere aus Texas mit dem Transport hunderter Kleinsäuger aus Ghana eingeschleppt, darunter auch Gambia-Riesenhamsterratten, die nach Illinois gebracht wurden.[40] Präriehunde hatten sich bei den Tieren aus Ghana infiziert und wiederum Menschen infiziert.[41][12] Das Virus zählte zu der Westafrika-Klade.[11]
Ausbruch in Nigeria seit 2017[Bearbeiten | Quelltext bearbeiten]
In Nigeria werden seit 2017 vermehrt Infektionen mit dem Affenpockenvirus nachgewiesen.[42] Bisher wurden etwa 500 Verdachtsfälle und 200 bestätigte Fälle bekannt. Der Fall-Verstorbenen-Anteil lag bei etwa 3 Prozent. Der Ausbruch hält bis heute (2022) an.[10]
Ausbruch 2022[Bearbeiten | Quelltext bearbeiten]


Im Mai 2022 kam es zu einem größeren Ausbruch von Affenpocken außerhalb der Endemiegebiete in Afrika: Es wurden Fälle (hauptsächlich in städtischen Gegenden) im Vereinigten Königreich,[43] in Spanien und Portugal,[44] in den Vereinigten Staaten, Kanada, Belgien, Schweden,[45] Deutschland,[42][46] Österreich,[47] und der Schweiz[48] dokumentiert. Bemerkenswert an diesen Fällen war, dass es sich bei den Erkrankten um Personen handelte, die zuvor nicht in Endemiegebiete gereist waren und dass offenbar sexuelle Kontakte bei der Ansteckung eine Rolle spielten.[49] Anders als in Afrika, wo es oft zu lokalen Ausbrüchen kommt, traten die Fälle im Mai 2022 in kleinen Ausbruchsherden an verschiedenen Orten auf.[50] Immer mehr Staaten meldeten in der Folge Infektionen.
Ausbruchsuntersuchungen in Madrid und Berlin an den ersten gemeldeten Patienten im Mai 2022 konnten eine Gay-Pride-Veranstaltung auf Gran Canaria als Ausbreitungsort identifizieren.[51][28]
Bis zum Ende November 2022 wurden der WHO weltweit etwa 80.000 Fälle berichtet, größtenteils sind Männer betroffen, die Sex mit Männern oder multiplen Partnern hatten.[52] Nach bisherigen Untersuchungen handelt es sich dabei auch ausschließlich um die westafrikanische Klade des Virus.[53] Beim Affenpockenvirus wird ähnlich wie beim (Menschen-)Pockenvirus eine Rate von 1 bis 2 Mutationen pro Jahr angenommen; das Genom des Virus des Ausbruchs von 2022 unterscheide sich nach bisherigen Untersuchungen (Stand Ende Mai 2022) vom Genom des Ausbruchs von 2017 in Singapur, Israel, Nigeria und dem Vereinigten Königreich an 47 Stellen, was – wenn es von diesem abstammt – also eine deutlich höhere Rate wäre.[54][55] Als möglicher Verstärker der Ausbreitung des Virus könnte die Beseitigung von Waldflächen in Endemiegebieten fungieren.[12][56]
In Deutschland waren Stand vom 20. Dezember 2022 3.676 Affenpockenfälle beim Robert-Koch-Institut (RKI) registriert, die übermittelten Fälle sind weiterhin rückläufig.[57] Eine Gefährdung für die Gesundheit der breiten Bevölkerung stuft das RKI als gering ein.
In der Schweiz wurde der erste Fall am 19. Mai 2022 und bis zum 20. Dezember 2022 551 Fälle registriert.[58] Ab dem 20. Juli wurde in der Schweiz die Meldepflicht eingeführt.[59] Das Bundesamt für Gesundheit geht für die Gesamtbevölkerung von einem geringen Risiko aus.
Warnung vor Eintrag in Wildtiere[Bearbeiten | Quelltext bearbeiten]
Ende Mai 2022 erhöhte die WHO die Risikobewertung auf die Stufe „moderat“ und erklärte, dass das Virus vermutlich bereits seit Wochen unerkannt zirkuliere.[60] Die britische Gruppe Human Animal Infections and Risk Surveillance (HAIRS) warnte davor,[61] dass das Virus zu heimischen Wildtieren gelangen und dort endemisch werden könne. Das ECDC forderte von Infizierten, sich in Isolation zu begeben, bis der Hautausschlag komplett verheilt sei, den Kontakt mit immunsupprimierten Menschen und mit Haustieren sowie sexuelle Aktivitäten und engen Hautkontakt zu vermeiden.[62]
Reaktion der Weltgesundheitsorganisation[Bearbeiten | Quelltext bearbeiten]
Anlässlich des Ausbruchs von 2022 befasste sich ein Gremium der WHO ab dem 20. Mai des Jahres mit Leitlinien bezüglich der Ausbreitung des Affenpockenvirus.[63] Die WHO entschloss sich nach Beratungen des Notfallausschusses Ende Juni 2022, diese vorerst nicht als Gesundheitliche Notlage internationaler Tragweite einzustufen.[64] Nach weiteren Fällen hat die WHO am 23. Juli den Ausbruch offiziell zu einer solchen erklärt, um „die Regierungen der Mitgliedsländer dazu bewegen, Maßnahmen zu ergreifen, um den Ausbruch einzudämmen.“[65] Durch die deutlich rückläufigen Infektionszahlen wurde dieser am 11. Mai 2023 wieder aufgehoben.[66]
In einer Pressemeldung teilte die WHO am 12. August 2022 mit, dass die bisherigen Bezeichnungen „Affenpocken“ und „Affenpockenkrankheit“ durch neue Namen ersetzt und die Varianten des Virus durch römische Ziffern bezeichnet werden sollen. Begründet wurde diese Ankündigung damit, die WHO wolle vermeiden, „dass kulturelle, soziale, nationale, regionale, berufliche oder ethnische Gruppen beleidigt werden“.[67]
2023: Ausbruch einer neuen Variante im Kongo[Bearbeiten | Quelltext bearbeiten]
In der Demokratischen Republik Kongo kam es nach Angaben der WHO im Jahr 2023 zum bisher schwersten dokumentierten Ausbruch von Mpox, der sich möglicherweise auf weitere Länder ausbreiten könnte. Mehr als 13.000 Verdachtsfälle und über 600 bestätigte Todesfälle wurden dokumentiert. Zur Bekämpfung der Infektionskrankheit empfahl die WHO (im Dezember 2023) sowohl Testkapazitäten aufzustocken, als auch zügig Impfstoffe ins Land zu bringen, um zu verhindern, dass sich Pandemieherde bilden. Die 2023 aufgetretene Variante des Virus ist tödlicher und geht mit schwereren Symptomen einher, als die Variante, die für den Ausbruch im Vorjahr verantwortlich war. Typisches Symptom sind dabei Bläschen und Pusteln auf der Haut. Als Infektionsweg der neuen Variante konnte auch die sexuelle Übertragung bestätigt werden, wie ein internationales Team in der Fachzeitschrift Emerging Infectious Diseases feststellte. Die Ausbreitung wird somit sowohl durch Prostitution, als auch durch den regen Grenzverkehr zwischen dem Kongo und den angrenzenden Ländern gefördert.[21][68][69]
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Mpox – Informationen des Robert Koch-Instituts
- Humane Affenpocken. Auf: sozialministerium.at (Website des österreichischen Bundesministeriums für Soziales, Gesundheit, Pflege und Konsumentenschutz)
- Affenpocken. Auf: bag.admin.ch (Website des Schweizer Bundesamtes für Gesundheit).
- Affenpocken. aidshilfe.de, Informationen der Deutschen Aidshilfe
- Affenpocken. Apotheken-Umschau-Video: Die wichtigsten Fakten einfach erklärt
- PoxApp. App zur Beurteilung von Hautausschlägen und Symptomen mit Künstlicher Intelligenz, für das Affenpockenvirus entwickelt von der Charité in Zusammenarbeit mit dem Robert Koch-Institut.
- Monkeypox. cdc.gov (Website der US-amerikanischen Centers for Disease Control and Prevention; englisch)
- Our World in Data – Monkeypox. ourworldindata.org
- WHO: Monkeypox: experts give virus variants new names. Genf, 12. August 2022. Dazu:
- WHO Experts Agree on New Names for Monkeypox Virus Variants. Auf: SciTechDaily vom 13. August 2022.
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ a b c d e ICTV Taxonomy history: Variola virus. ICTV, EC 51, Berlin, Germany, Juli 2019; Email ratification, März 2020 (MSL #35)
- ↑ WHO recommends new name for monkeypox disease. Auf: who.int vom 28. November 2022.
Weltgesundheitsorganisation: Die Affenpocken heißen jetzt »mpox«, in: Spiegel Online vom 28. November 2022, abgerufen am 29. November 2022. - ↑ a b c d e f g h i j k Antworten auf häufig gestellte Fragen zu Affenpocken. In: RKI. 24. Mai 2022, abgerufen am 13. Juni 2022.
- ↑ a b c Emmanuel Alakunle et al.: Monkeypox Virus in Nigeria: Infection Biology, Epidemiology, and Evolution. In: Viruses. Band 12, Nr. 11, 5. November 2020, S. E1257, doi:10.3390/v12111257, PMID 33167496, PMC 7694534 (freier Volltext).
- ↑ Nels C. Elde et al.: Poxviruses deploy genomic accordions to adapt rapidly against host antiviral defenses. In: Cell. Band 150, Nr. 4, 17. August 2012, S. 831–841, doi:10.1016/j.cell.2012.05.049, PMID 22901812, PMC 3499626 (freier Volltext).
- ↑ Jeffrey R. Kugelman et al.: Genomic variability of monkeypox virus among humans, Democratic Republic of the Congo. In: Emerging Infectious Diseases. Band 20, Nr. 2, Februar 2014, S. 232–239, doi:10.3201/eid2002.130118, PMID 24457084, PMC 3901482 (freier Volltext).
- ↑ Scott Parker, R. Mark Buller: A review of experimental and natural infections of animals with monkeypox virus between 1958 and 2012. In: Future Virology. Band 8, Nr. 2, 2013, S. 129–157. doi:10.2217/fvl.12.130 (freier Volltext).
- ↑ Charles Rondle: The natural history of smallpox. In: New Scientist. Band 80, Nr. 1131, 30. November 1978, S. 682 (englisch).
- ↑ Monkeypox. In: CDC. 17. November 2021, abgerufen am 20. Mai 2022 (englisch).
- ↑ a b c d e f g WHO Factsheet Mpox (Monkeypox). WHO (WHO), 18. April 2023, abgerufen am 21. Juli 2023 (englisch).
- ↑ a b J. E. Osorio, T. M. Yuill: Zoonoses. In: Encyclopedia of Virology (Third Edition). Academic Press, Oxford 2008, ISBN 978-0-12-374410-4, S. 485–495 (englisch).
- ↑ a b c d e f g Eveline M. Bunge et al.: The changing epidemiology of human monkeypox-A potential threat? A systematic review. In: PLoS neglected tropical diseases. Band 16, Nr. 2, Februar 2022, S. e0010141, doi:10.1371/journal.pntd.0010141, PMID 35148313, PMC 8870502 (freier Volltext).
- ↑ Lutz Ehlkes et al.: Epidemiologie des Ebolafiebers und anderer, in Deutschland seltener hochkontagiöser, lebensbedrohlicher Erkrankungen. In: Bundesgesundheitsblatt. Band 58, Nr. 7, Juli 2015, S. 705–713, doi:10.1007/s00103-015-2165-y, PMID 25997608, PMC 7080030 (freier Volltext).
- ↑ Affenpocken. In: tropenmedicus.de. 22. Mai 2022, abgerufen am 22. Mai 2022.
- ↑ Affenpockenvirus. In: lgl.bayern.de. 20. Mai 2022, abgerufen am 21. Mai 2022.
- ↑ Mark Wheeler: Virus related to smallpox rising sharply in Africa, UCLA researcher finds. 30. August 2010, abgerufen am 27. November 2017 (englisch).
- ↑ Key Characteristics for Identifying Monkeypox. cdc.gov, 5. August 2022, abgerufen am 22. August 2022.
- ↑ A. Nitsche, L. Schrick, L. Schaade: Infektionen des Menschen mit Affenpocken. Flug und Reisemed 2019; 26:18-24. thieme-connect.de (PDF); abgerufen am 24. Mai 2022.
- ↑ R Grant, L. Luong Nguyen, R. Breban: Modelling human-to-human transmission of monkeypox. In: Bulletin of the World Health Organization. vom 1. September 2020, PMID 33012864.
- ↑ Dominik Nörz, Susanne Pfefferle, Et al.: Evidence of surface contamination in hospital rooms occupied by patients infected with monkeypox, Germany, June 2022. eurosurveillance.org, 30. Juni 2022, abgerufen am 22. August 2022.
- ↑ a b E.M. Kibungu, E.H. Vakaniaki, E. Kinganda-Lusamaki et al. (2024): Clade I–Associated Mpox Cases Associated with Sexual Contact, the Democratic Republic of the Congo. Emerg Infect Dis. 2024;30(1):172-176, doi:10.3201/eid3001.231164, ISSN: 1080-6059
- ↑ Sarah E McFarland, Ulrich Marcus, Lukas Hemmers, Fuminari Miura, Jesús Iñigo Martínez, Fernando Martín Martínez, Elisa Gil Montalbán, Emilie Chazelle, Alexandra Mailles, Yassoungo Silue, Naïma Hammami, Amaryl Lecompte, Nicolas Ledent, Wim Vanden Berghe, Laurens Liesenborghs, Dorien Van den Bossche, Paul R. Cleary, Jacco Wallinga, Eve P. Robinson, Tone B. Johansen, Tanya Bormane, Cornelia Seidl, Lisa Coyer, Ronja Boberg, Anette Jurke, Dirk Werber, Alexander Bartel: Estimated incubation period distributions of mpox using cases from two international European festivals and outbreaks in a club in Berlin, May to June 2022. In: Eurosurveillance. 28. Jahrgang, Nr. 27, 6. Juli 2023, ISSN 1560-7917, doi:10.2807/1560-7917.ES.2023.28.27.2200806 (englisch, eurosurveillance.org).
- ↑ G. Müller, A. Meyer, F. Gras, P. Emmerich, T. Kolakowski, J.J. Esposito: Monkeypox virus in liver and spleen of child in Gabon. In: The Lancet. vom April 1988, S. 769.
- ↑ CDC: 2022 Monkeypox: Information for Healthcare Professionals. Auf: cdc.gov, Stand: 2. Juni 2022; zuletzt abgerufen am 5. Juni 2022.
- ↑ Christoph Boesecke et al.: Monkeypox Virus Infection in Humans across 16 Countries — April–June 2022. In: The New England Journal of Medicine. (NEJM), 21. Juli 2022, doi:10.1056/NEJMoa2207323.
- ↑ Affenpocken – Empfehlungen des RKI zu Hygienemaßnahmen im Rahmen der Behandlung und Pflege von Patienten mit einer Infektion durch Affenpockenviren in Einrichtungen des Gesundheitswesens. In: RKI. 24. Mai 2022, abgerufen am 24. Mai 2022.
- ↑ Isolation and Infection Control: Home. CDC.gov, Monkeypox − Information for Clinicians, Stand: 11. Mai 2015; abgerufen am 22. Mai 2022.
- ↑ a b G. Falkenhorst K. Jansen, R. Lachmann R et al.: Weltweiter Ausbruch von Affenpocken – Situationsbeschreibung des Robert Koch-Instituts für Deutschland, Datenstand 14. 07. 2022. (PDF; 398 kB) In: Epidemiologisches Bulletin. Nr. 29, 2022; (online vorab 19. Juli 2022); doi:10.25646/10309.
- ↑ Affenpocken: EU genehmigt Zulassungserweiterung für Imvanex. Ärztezeitung, 25. Juli 2022, abgerufen am 26. Juli 2022.
- ↑ Imvanex: European Public Assessment Report (EPAR). Europäische Arzneimittel-Agentur (EMA), 25. Juli 2022, abgerufen am 26. Juli 2022.
- ↑ a b Vaccines and immunization for monkeypox: Interim guidance, 16 November 2022. In: WHO. 16. November 2022, abgerufen am 29. September 2023 (englisch).
- ↑ Britain offers smallpox vaccine as monkeypox cases spread in Europe. Auf: reuters.com, 20. Mai 2022.
- ↑ Monkeypox and Smallpox Vaccine Guidance. CDC.gov, 2019.
- ↑ Verordnung über anzeigepflichtige Tierseuchen in der Fassung der Bekanntmachung vom 19. Juli 2011 (BGBl. I S. 1404), geändert durch Artikel 3 der Verordnung vom 3. Mai 2016 (BGBl. I S. 1057) in Verbindung mit § 4 des Gesetzes zur Vorbeugung vor und Bekämpfung von Tierseuchen (Tiergesundheitsgesetz – TierGesG) vom 22. Mai 2013 (BGBl. I S. 1324), zuletzt geändert durch Artikel 8 Absatz 12 des Gesetzes vom 3. Dezember 2015 (BGBl. I S. 2178).
- ↑ Meldepflichtige Infektionskrankheiten. Bundesamt für Gesundheit BAG, Abteilung Übertragbare Krankheiten, 1. Juni 2022, abgerufen am 6. August 2022.
- ↑ Clare Wilson: Monkeypox has reached the UK – here’s what you need to know. In NewScientist, 18. September 2018, abgerufen am 20. Mai 2022.
- ↑ Monkeypox ‘outbreak’ in north Wales as two treated for rare viral infection. itv.com, 10. Juni 2021; abgerufen am 20. Mai 2022.
- ↑ European Centre for Disease Prevention and Control: Monkeypox cases reported in UK and Portugal. ecdc.europa.eu, 19. Mai 2022.
- ↑ Michael Levenson: Monkeypox Case Is Discovered in Texas. In: The New York Times. 16. Juli 2021, abgerufen am 20. Mai 2022.
- ↑ Monkeypox Review. In: medscape.com. 23. Juni 2003, abgerufen am 23. Mai 2022.
- ↑ Affenpocken: Ärzte sollen wachsam sein. In: DAZ.online. 18. Mai 2022, abgerufen am 21. Mai 2022.
- ↑ a b Erster Affenpocken-Fall in Deutschland. Tagesschau (ARD), 20. Mai 2022, abgerufen am 21. Mai 2022.
- ↑ Lars Fischer: Affenpocken verbreiten sich wohl in der Bevölkerung. In: spektrum.de. 17. Mai 2022, abgerufen am 18. Mai 2022.
- ↑ Spanische Behörden vermuten offenbar Feierlichkeiten auf Gran Canaria als Ausbruchsherd. In: Spiegel Online. 21. Mai 2022, abgerufen am 21. Mai 2022.
- ↑ Schweden: Affenpocken für „Allgemeinheit gefährlich“. In: n-tv.de. 21. Mai 2022, abgerufen am 21. Mai 2022.
- ↑ Tobias Miller: Affenpocken: Erster Fall in Berlin. In: Berliner Zeitung, 21. Mai 2022.
- ↑ Affenpocken: Fall in Wien bestätigt. wien.ORF.at, 22. Mai 2022.
- ↑ Vierter Affenpocken-Fall in der Schweiz. In: swissinfo.ch. 27. Mai 2022, abgerufen am 28. Mai 2022.
- ↑ Antworten auf häufig gestellte Fragen zu Affenpocken. Was ist über den aktuellen Affenpocken-Ausbruch in mehreren Ländern weltweit bekannt, wie ist die Situation in Deutschland? In: RKI. 24. Mai 2022, abgerufen am 24. Mai 2022.
- ↑ Affenpocken: Wie groß ist die Gefahr? In: scinexx.de. 24. Mai 2022, abgerufen am 24. Mai 2022.
- ↑ Iñigo Martínez Jesús, Gil Montalbán Elisa, Jiménez Bueno Susana, Martín Martínez Fernando, Nieto Juliá Alba et al.: Monkeypox outbreak predominantly affecting men who have sex with men, Madrid, Spain, 26 April to 16 June 2022. In: Euro Surveill. 2022, Band 27, Nr. 27, Artikel pii=2200471, doi:10.2807/1560-7917.ES.2022.27.27.2200471.
- ↑ 2022 Monkeypox Outbreak: Global Trends. In: World Health Organization. 29. November 2022, abgerufen am 29. November 2022 (englisch).
- ↑ Multi-country monkeypox outbreak in non-endemic countries. In: www.who.int. 21. Mai 2022, abgerufen am 29. Mai 2022 (englisch).
- ↑ Wieso die Affenpocken so stark mutiert sind. In: www.spektrum.de. 1. Juni 2022, abgerufen am 2. Juni 2022.
- ↑ Was die Genetik über Affenpocken verrät. In: www.derstandard.de. 28. August 2022, abgerufen am 1. Juni 2022.
- ↑ Sonia Shah: Die Rückkehr der Pocken. In: spektrum.de. 16. Januar 2014, abgerufen am 22. Mai 2022.
- ↑ Internationaler Affenpocken-Ausbruch: Fallzahlen und Einschätzung der Situation in Deutschland. In: RKI. 20. Dezember 2022, abgerufen am 2. Januar 2023.
- ↑ Affenpocken: Situation & Einschätzung. In: Bundesamt für Gesundheit. Abgerufen am 2. Januar 2023.
- ↑ Krankheit auf dem Vormarsch — WHO ruft wegen Affenpocken «internationale Notlage» aus. In: srf.ch. 23. Juli 2022, abgerufen am 23. Juli 2022.
- ↑ Multi-country monkeypox outbreak in non-endemic countries: Update. In: WHO. 29. Mai 2022, abgerufen am 12. Juni 2022 (englisch).
- ↑ Qualitative assessment of the risk to the UK human population of monkeypox infection in a canine, feline, mustelid, lagomorph or rodent UK pet. In: gov.uk. 27. Mai 2022, abgerufen am 3. Juni 2022 (englisch).
- ↑ Monkeypox multi-country outbreak. (PDF) In: ECDC. 23. Mai 2022, abgerufen am 12. Juni 2022 (englisch).
- ↑ WHO to hold emergency meeting on monkeypox on Friday -sources. In: reuters.com. 20. Mai 2022, abgerufen am 22. Mai 2022.
- ↑ WHO stuft Affenpocken nicht als internationale Notlage ein. In: Zeit Online. 26. Juni 2022, abgerufen am 26. Juni 2022.
- ↑ Affenpocken-Ausbruch ist internationale Notlage. "Zeit Online" Auf: zeit.de vom 24. Juli 2022; zuletzt abgerufen am 5. November 2022.
- ↑ WHO erklärt Affenpocken-Notstand für beendet. In: ZDF. 11. Mai 2023, abgerufen am 13. Mai 2023.
- ↑ WHO: Monkeypox: experts give virus variants new names. Abgerufen am 18. August 2022 (englisch).
- ↑ Ausland. 13.000 Mpox-Fälle im Kongo: WHO sieht globales Risiko vom 15. Dezember 2023 Deutsches Ärzteblatt, abgerufen am 16. Januar 2024
- ↑ Sina Metz: WHO warnt vor „Affenpocken“ In: Süddeutsche Zeitung Nr. 299 vom 29. Dezember 2023, S. 14


 French
French Deutsch
Deutsch